| 韩宝惠, 上海交通大学附属上海胸科医院呼吸内科主任、副院长、博士研究生导师、主任医师、复旦大学肺病学博士, 国务院特殊津贴享有者。上海市优秀学科带头人, 上海市胸科医院药物试验管理机构常务副主任, 中国癌症基金会控烟与肺癌防治办公室副主任, CSCO执行委员, 中华医学会上海分会肺科专科委员会委员、肺癌组组长, 中国抗癌协会肺癌专业委员会委员, 上海市欧美同学会医学分会理事兼副秘书长。曾在美国MD.Anderson Cancer Center、匹兹堡大学医学中心癌症研究所接受肺部肿瘤诊断治疗新技术研究。从事肺部肿瘤临床及转化性研究20余年, 具有丰富的肺部肿瘤(肺癌)诊断及治疗经验, 擅长生物免疫靶向治疗及抗肿瘤新药临床研究, 参加了几十项国际多中心临床研究课题。并在国际著名刊物(N Engl J Med、Clin Cancer Res等)发表多篇论文, 发表有关肺癌相关文章170余篇, 主编专著10余部。长期从事肺癌诊断、多学科治疗及生物免疫治疗研究, 承担多项国家级和上海市的重点科研项目, 曾三次获上海市医学科技二、三等奖。带教博士、硕士研究生三十余名。 |
The National Lung Screening Trial Research Team. Aberle DR, Adams AM, Berg CD, et al. Reduced lung-cancer mortality with low-dose computed tomographic screening[J]. N Engl J Med, 2011, 365(5): 395-409.
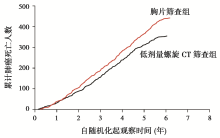
1a。
肺癌是一种异质性很强的肿瘤, 长久以来, 为降低肺癌死亡率进行的筛查总因为其侵袭性和异质性而收效甚微。低剂量螺旋CT可检出处于早期阶段的肿瘤而被广泛用于各种癌症的筛查, 该方法是否适用于肺癌的筛查尚缺乏大规模系统研究。
评估低剂量螺旋CT是否可降低肺癌患者的死亡率。
• 研究条件: 美国国家癌症中心下属的国家肺癌筛查试验研究组, 包含全美33个医学中心的研究数据。
• 研究起止时间:入组时间为2002年8月至2004年4月, 数据收集时间为入组截止至2009年12月31日。
• 研究方法:多中心前瞻性随机对照临床研究。
• 研究对象:
入组标准:随机入组时年龄为55~74岁的肺癌高危人群, 吸烟史≥ 30包年; 戒烟不超过15年。
排除标准:明确的肺癌病史, 且CT随访18个月之内; 咯血病史; 过去的1年内无明显诱因体重下降超过6.8 kg。
• 干预措施:共53 454位志愿者入组, 随机分为两组。26 722位分入低剂量螺旋CT组; 26 732位分入胸片筛查组。筛查分三阶段进行(T0、T1和T2):首先所有入组人群在完成随机化后即进行一次筛查, 首次筛查(T0)后确诊肺癌的患者出组; 然后每隔1年筛查一次, 持续2年(T1和T2)。胸片筛查组应用放射科常规设备行胸部正侧位检查; 低剂量螺旋CT组应用至少4层的CT设备扫描, 平均剂量约1.5 mSv。所有阅片者皆为认证的放射科医生。CT提示短径大于4 mm的非钙化结节即为阳性; 胸片提示出现非钙化结节或肿块者为阳性。本研究整体依从性良好, 约95%的受试者完成了CT筛查组、93%的受试者完成了胸片筛查组的所有研究过程。
• 评价指标:两组人群的肺癌死亡率。
低剂量螺旋CT发现的阳性结节占该组所有受试者的24.2%; 普通胸片发现的阳性结节占6.9%。低剂量螺旋CT组发现结节经病理确诊的假阳性率为96.4%; 胸片组为94.5%。受试群体中, 低剂量螺旋CT组的肺癌年发病率为645/10万, 胸片组为572/10万(率比1.13, 95%可信区间为1.03~1.23)。年死亡率在低剂量螺旋CT组为247/10万, 胸片组为309/10万, 提示了低剂量螺旋CT组肺癌死亡率降低了约20.0%(95%可信区间为6.8~26.7, P=0.004)(图1)。
低剂量螺旋CT用于高危肺癌人群的筛查, 可降低肺癌的死亡率, 同时无明显不良反应, 并且该方法不会为政府和高危人群带来额外的巨额经济负担, 值得推广。
2011年7月荷兰阿姆斯特丹举行的第十四届世界肺癌大会上公布了肺癌筛查研究(National Lung Screening Trial, NLST)的研究成果:筛查可使肺癌死亡率降低约20.0%!这被公认为近10年来最重大的肺癌研究成果, 受到了全世界学者们的瞩目。据美国国立癌症研究院官网发布并在国际权威的《新英格兰医学杂志》上报道的美国国立癌症研究院一项长达10年的NLST的最新结果显示:每年进行1次低剂量螺旋CT筛查的吸烟人群, 肺癌死亡率较每年采用普通胸片体检的人群降低约20.0%。NLST是由美国国家肿瘤研究院组织的一项多中心大样本随机对照研究, 研究试图回答低剂量CT筛查与胸部X线胸片筛查比较能否降低高危人群的肺癌死亡率。这项研究于2002年8月至2004年4月入组, 2002年8月至2007年9月进行筛查, 2002年8月至2009年12月进行随访。共入组53 454例受试者; 其中26 722例入低剂量CT组, 26 722例入胸部X线胸片组; 该研究还对研究人群的人口学, 经济效益比, 生活质量, 戒烟情况及血、痰、尿、组织标本进行了分析和研究。筛查方法为:每年1次共3次(T0、T1、T2)低剂量CT筛查与胸部X线胸片筛查, 如果确诊肺癌, 终止筛查, 平均放射剂量1.5 mSv(标准CT为 8 mSv), 影像评价先独立后对照。低剂量CT组确诊肺癌649 例, X线胸片组确诊279例。NLST受试者每年都进行筛查, 持续3年, 筛查后再随访3.5年。在低剂量CT组, 每年每10万人中有247名死于肺癌, 在胸片组为309名, 前者的死亡率相对降低20.0%。低剂量CT的阳性检测率是胸片的3倍(24.2% vs 6.9%)。平均每320个低剂量CT扫描可减少1个因肺癌导致的死亡。在初步筛查阳性检测结果的病例中, CT组96.4%最终确认假阳性, 胸片组中94.5%为假阳性。NLST研究人员解释说, 绝大多数的假阳性结果主要因为存在良性肺内淋巴结或非钙化肉芽肿病变。
NLST研究回答了一个基本问题:早期筛查是否可降低肺癌的特异性死亡率?回答是极为肯定的。美国每年约有15.7万名肺癌死亡者, 如果通过全面实施的筛查活动每年可拯救约3万个生命。
以中国每年肺癌死亡人数50万为基数, 如果实施肺癌的早期筛查每年则可拯救10万个生命, 这将是一项造福于广大民众的健康工程。对改善我国肺癌诊断相对落后及早期诊断率低的局面具有极大的帮助, 同时也会通过早诊筛查普及肺癌早期诊断的知识, 提高我国肺癌的早期诊断率。
NLST研究尽管具有重大意义, 但仍然存在以下问题:①筛选对象:年轻者多(65岁以下占73%)、少数民族少、受教育程度相对较高。而肺癌高危人群往往来源于受教育程度较低、年龄较大或特殊职业接触的群体。②假阳性: 低剂量螺旋CT筛查的假阳性是96.4%, 胸片组中94.5%阳性筛查结果为假阳性。面对如此之高的假阳性率, 如何从中甄别出真阳性的肺癌结节, 减少不必要的手术和过度治疗是对开展筛查研究的巨大挑战! ③筛选的持续时间:对于肺癌高危人群连续3年的筛选尽管可降低肺癌的死亡风险20%; 但如果要持续降低肺癌的死亡风险, 3年是不够的; 而每年持续筛选是否具有可行性, 目前尚没有相关的研究。 ④卫生经济学效益: 肺癌早诊筛查对经费也是一个极大的挑战, 以NLST为例, 每320个低剂量CT筛查出1个肺癌, 其支出的费用是惊人的, 即使美国这样的发达国家也存在卫生经济学效益是否可行的疑问! ⑤这项研究也仍存在不足之处:研究针对55岁以上、吸烟的“ 高危人群” 进行, 这可能与研究开始于2002年有关。而当前的趋势是, 越来越多的肺癌患者是非吸烟的、较年轻的患者, 包括女性群体。而且, 低剂量CT诊断外周型的小病灶更具优势。因此, 若将筛查人群限定在此研究所设定的“ 高危人群” , 显然存在局限性, 也会影响筛查的成效。未来, 对筛查对象的设定需要更进一步的循证医学证据。
肺癌平均5年生存率约16%, 而早期(Ⅰ 期)肺癌的5年生存率可达75%。然而我国能够早期获得诊断的肺癌仅大约10%。大多数肺癌患者诊断时已为晚期, 而Ⅱ B期至Ⅳ 期的晚期肺癌极少有治愈的机会, 所有治疗均为姑息性治疗。因此, 要提高早期肺癌的确诊率, 肺癌筛查是主要手段。日本肺癌协会2009年公布了其最新的肺癌5年生存率:1989年为47.8%, 1994年为52.3%, 而1999年高达62.0%。而这一肺癌防治成果的取得主要得益于早期肺癌的诊断率的提高, 尤其是小肺癌(直径不足2 cm)诊断率的提高。1989年日本早期肺癌占肺癌病人总数的47.7%, 1994年占51.8%, 1999年占59.4%。日本国立癌症中心收治的肺癌手术病人中早期肺癌的比例更是高达85%以上。由于CT筛查肺癌的项目的普遍应用, 2011年日本国立癌症中心早期肺癌的检出比例高达90%; 值得我们借鉴的做法是日本同行在首次发现任何肺部异常小结节后, 病人必须严密随访, 严密观察肺部小结节大小和密度的变化, 一旦肺部结节大小和/或密度增加, 就要积极干预。
我国的情况则恰恰相反, 由于几乎没有高危人群筛查项目, 绝大部分肺癌病人都是出现症状时才去就诊, 确诊时80%以上是中晚期肺癌, 失去了根治性手术治疗的机会, 总体5年生存率不足15%。
低剂量螺旋CT可以检出直径小于1 cm的小肺癌, 早期肺癌检出率高达80%, 筛查出来的患者中80%~90%可以通过微创手术切除治愈, 无须进一步放疗和化疗。因而筛查有望使肺癌患者群体的分期出现前移, 从而带动肺癌治疗进入一个新的时代。
2012年3月14-18日在美国佛罗里达举行了第17届NCCN年会, 会议中最显著的主题之一就是肺癌筛查, NCCN成为第一个发布CT筛查肺癌高危病人指南的学会, 实施肺癌筛查将会导致管理病人的方式发生重大改变。肺癌筛查已经积累了许多的经验。筛查会发现很多人肺部存在所谓的“ 小结节” , 但是, 大部分结节都是假阳性。根据NLST研究项目得出的经验, 96%的CT发现的结节不是癌症, 因此, 遵循该指南需要做大量的工作, 一旦筛查发现结节, 需要有一个专家来随访这些病人。
指南中, 推荐对高危的吸烟者和以前吸烟者为两个目标群体每年进行CT扫描。这些高危人群被定义为55~74岁、30包年或以上, 即使在过去15年内已经停止吸烟。这和NLST的纳入标准一致。这是1类推荐级别, 依赖于高级别的循证医学证据(例如NLST)和统一的NCCN共识。
指南还推荐对另外一组高危人群进行常规筛查, 这类人群为较低强度的吸烟者(20包年到< 30包年), 但有其他风险因素, 例如癌症病史、肺疾病史、肺癌家族史、氡暴露、职业暴露史。属于2B类推荐级别, 是基于一个较低水平的证据和NCCN共识(不是统一的共识, 2A类), 意味着存在一些争议。
NLST项目中参与者每年都进行筛查, 持续3年, 随后再随访3.5年。在低剂量CT组, 每年每10万人中有247名死于肺癌, 在胸片组为309名, 前者的死亡率相对降低20%。低剂量CT的阳性检测率是胸片的3倍(24.2% vs. 6.9%)。像前面提到的多数阳性检测报告都是假阳性, CT组中96.4%、胸片组中94.5%的阳性筛查结果为假阳性。绝大多数的假阳性结果主要因为存在良性肺内淋巴结或非钙化肉芽肿。对于实体或部分实体的结节需要随访, 有些结节不需要随访, 例如良性钙化、感染或炎症造成的征象。对于筛查发现的毛玻璃状结节及在随访期间发现的新结节, 推荐再进行CT筛查, 随访的频率取决于结节大小。但要确定哪些结节不需随访, 哪些结节要进行随访及随访频率仍是一个难题! 尤其是对读片人要求较高, 应对读片人进行相关培训。除要求读片人应是有丰富影像诊断学经验的放射科医师外, 还要发挥多学科(影像诊断科、呼吸科、胸外科、肿瘤科等科室)的密切合作的优势, 对肺结节进行超薄高分辨CT体积测量、正电子发射体层摄影(PET)CT、超细支气管镜肺结节活检等研究和应用, 对良恶性结节的诊断和鉴别很有意义。研究人员还应熟知筛查研究的整个过程。对发现的肺内结节根据结节的可能性质提出随访意见。
实施筛查时另需关注的是如何尽可能减少对检查发现非肺癌患者的干预, 尽可能解除筛查者对肺内小结节影的恐惧及担忧, 仍是实施肺癌筛查过程中亟待解决的问题。尽管存在这些担忧, 但能够使肺癌死亡率下降20%的巨大获益还是应当积极鼓励医疗机构开展这项工作, 提供肺癌筛查。
研究表明, 低剂量螺旋CT对肺癌的早期发现比CT 的早期诊断更有用, 同时可以提高肺癌治愈的机会。强调早期诊断是降低肺癌死亡的重要原因之一, 早期肺癌的术后存活率相对较高, 在多数研究中接近80%。
虽然有上述一些疑问, 但毫无争议, 这是首项有意义的低剂量螺旋CT用于肺癌筛查的临床研究。美国后续又启动了更多志愿者参与的低剂量螺旋CT结合血清学检查的肺癌筛查临床试验, 英国也有类似的近万名志愿者参加的早期肺癌筛查试验, 相信这些临床研究结果会为低剂量螺旋CT用于肺癌筛查提供更多证据。面对中国肺癌发病率不断提高的严峻形势, 我国也应当尽早开展肺癌的低剂量螺旋CT早期筛查项目, 提高早期肺癌的诊断率, 只有这样才能大大改善我国肺癌治疗现状, 真正提高肺癌的治愈率。
The authors have declared that no competing interests exist.