| 王建军,教授、主任医师、博士生导师。现任华中科技大学同济医学院附属协和医院胸外科(国家临床重点专科)主任。 毕业于中国协和医科大学北京协和医院胸心外科,美国匹兹堡大学医学院、卡内基梅隆大学生物系完成博士后研究,荣获美国李氏基金(1999年/2000年)个人杰出成就奖。曾任河北省人民医院副院长,胸外科和临床医学研究中心主任,河北省“2000年有突出贡献中青年专家”。2002年成为普胸外科专业华中地区唯一博士生导师。现为中国医师学会胸外科医师分会常委、胸腔镜微创专家委员会常委、食管疾病专家委员会委员。卫生部微创与腔镜考评委员会常务理事,中国医师学会胸外科医师分会湖北省工作部主任,中国肺癌专业委员会委员,中华胸心血管外科学会腔镜专业学组委员,中华胸心血管外科学会食管疾病学组委员,湖北省及武汉市胸心血管学会常委,湖北省肺癌专业委员会常委,食管癌专业委员会副主任委员。湖北省保健委员会委员,国际肺癌协会会员。 在肺癌、食管癌、纵隔肿瘤、肺减容手术、肺移植及心肺联合移植等高难度手术方面具有丰富的临床经验。对胸部畸形整形有独到研究,并擅长胸部微创手术(胸腔镜及纵隔镜)。国家自然科学基金和教育部出国留学人员专项科研基金评审专家。目前已培养毕业博士、硕士研究生40余名,在读研究生26人。主持、指导多项国家及省部级科研课题,发表科研论文130余篇(SCI收录20篇)。是国内著名胸部外科专家。 |
Nakamura H, Taniguchi Y, Miwa K, et al. Comparison of the surgical outcomes of thoracoscopic lobectomy, segmentectomy, and wedge resection for clinical stageⅠnon-small cell lung cancer [J]. Thorac Cardiovasc Surg, 2011, 59(3):137-141.
2b。
电视胸腔镜手术(video-assisted thoracic surgery,VATS) 虽已成为临床Ⅰ期非小细胞肺癌(non-small cell lung cancer,NSCLC)一种微创治疗手段广泛应用于临床,但切除方法仍有争议。
回顾性分析比较肺叶切除术、肺段切除术及楔形切除术三种术式对临床Ⅰ期NSCLC的疗效。
•研究条件:日本鸟取大学医院(Tottori University Hospital)胸外科。
•研究方法:回顾性研究。
•研究对象:2000年起该院411例接受过胸腔镜下手术的临床Ⅰ期NSCLC患者。
•评价指标:术后总生存率、转移率、死亡原因。
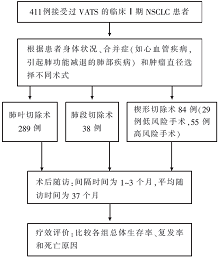
•干预措施: 各组患者的处理流程见 图1。
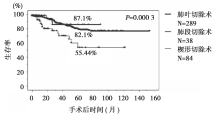
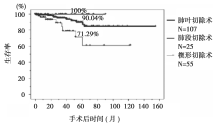
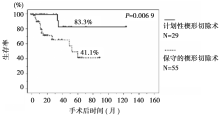
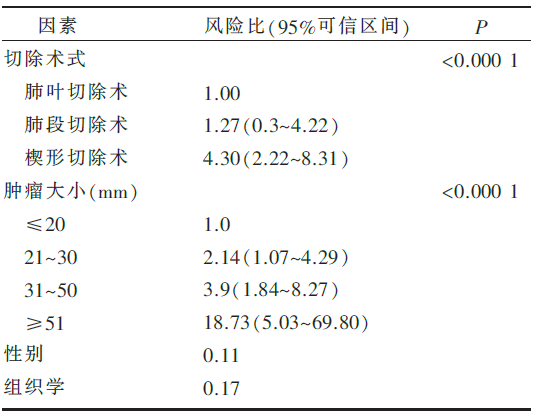
VATS肺叶切除术、肺段切除术、楔形切除术术后总生存率差异比较见 图2。 肿瘤直径≤20 mm患者接受不同术式治疗后的总生存率见 图3。不同手术风险情况下楔形切除术术后总生存率见 图4。Cox’s回归模型多因素分析结果见 表1。三种术式患者的局部和远处转移率见 表2。
| 表1 Cox's回归模型多因素分析 |
| 表2 三种术式患者的局部和远处转移率 |
VATS肺叶切除术和肺段切除术对临床Ⅰ期NSCLC患者的疗效相当,而楔形切除术的疗效相对较差。临床Ⅰ期NSCLC应谨慎选择胸腔镜辅助下楔形切除术并注意患者的选择。
近十年来,VATS的技术渐趋成熟,并已经被相当多的胸外科医生所接受和掌握。对早期NSCLC经VATS治疗的预后尤为受到关注。本文比较了胸腔镜下临床Ⅰ期NSCLC的三种手术方式术后的结局,即术后5年生存率以肺段切除术最高,为87.2%;肺叶切除术次之,为82.1%;楔形切除术最低,为55.4%。
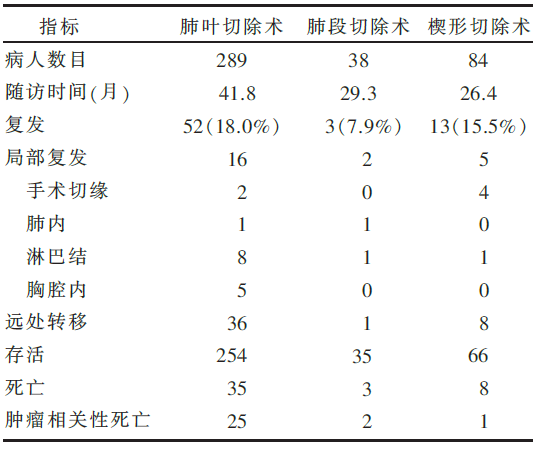
本研究为回顾性研究。对2000年以来采用胸腔镜手术的411例患者进行分组,其中289例行肺叶切除术,38例行肺段切除术,84例行楔形切除术,手术后均不同程度进行了肺门及纵隔的淋巴结清扫。所有病人的第一选择都是做肺叶切除术,当患者心肺功能受损,或肝肾功能不良,或合并不稳定的其他组织恶性肿瘤,或合并包括痴呆等精神疾病时选择亚肺叶切除术(肺段切除或楔形切除);当肿瘤位于肺实质深部(距离肺门1/3),且直径大于20 mm时采用肺段切除术,否则选择楔形切除术,特别是有单纯磨玻璃样病灶的肿瘤。术后平均跟踪随访时间为37个月,至发文时止,有56人死亡,其中38人死于癌症相关疾病。
本项研究的分组人类学特征显示肺叶切除术组和肺段切除术组男女比例相当,而楔形切除术组男女比例约为2∶1,同时楔形切除术组患者的平均年龄和伴随疾病也明显高于其他两组,这可能是楔形切除术的5年生存率不高的原因之一。另外,肺段切除术组仅38人,较其他两组病例少,可能是得出高生存率的一个原因。
本文结论为:肺叶切除术和肺段切除术对临床Ⅰ期NSCLC的5年生存率相似,而楔形切除术较前两组5年生存率明显低,建议对临床Ⅰ期NSCLC的患者行楔形切除术时要异常谨慎,严格把握此手术的适应证,认真选择病人。
尽管本项研究为回顾性研究,但结果基本可信,且作者分析依据客观理性,对临床上开展VATS手术有一定的指导意义,但从其分组可以看出,楔形切除术组病例中平均年龄、男性患者以及伴随疾病明显高于其他两组,这对术后5年生存率低有一定的影响。本项研究显示,术后5年生存率,腺癌明显高于鳞癌(80.8% vs. 67.4%),而楔形切除术组,鳞癌比例明显高于其他两组,故其总体生存率低。
特别需要指出的是,将楔形切除术组再分为两个亚组(积极的低风险手术组和保守的高风险伴发其他疾病组)后,其术后5年生存率分别为83.3%和41.1%。积极的低风险手术组和肺叶切除术组以及肺段切除术组的5年生存率几乎无差异。这提示在这三种手术方式中,楔形切除术并不是一无是处,只要认真选择患者,其术后生存率也可以很高。
通过对临床Ⅰ期三种不同胸腔镜下手术方式的比较,肺叶切除术和肺段切除术应该为临床首选考虑的,而楔形切除术应慎重应用。这为临床上选择不同的手术方式提供了一定的依据。但是对积极的低风险手术亚组的患者进行楔形切除术,其术后生存率依然很高,也就是说无论采用哪种手术方式,患者本身的基本身体条件及生存状态对术后的恢复及提高生存期起主要作用,手术方式的选择应该根据患者自身条件及外科医生的熟练程度合理选择。
事实上作为回顾性研究,其影响因素较多,收集数据可能不全、随访时间不够长等均为此次研究的不足之处。病例选择和分组都有一定的偏向性,特别是对楔形切除术组,无论是患者平均年龄、男性人数以及鳞癌所占比例均明显高于其他两组,从而造成其总体5年生存率较其他两组低。我们认为此研究结论需要多中心大样本的前瞻性队列研究来验证。