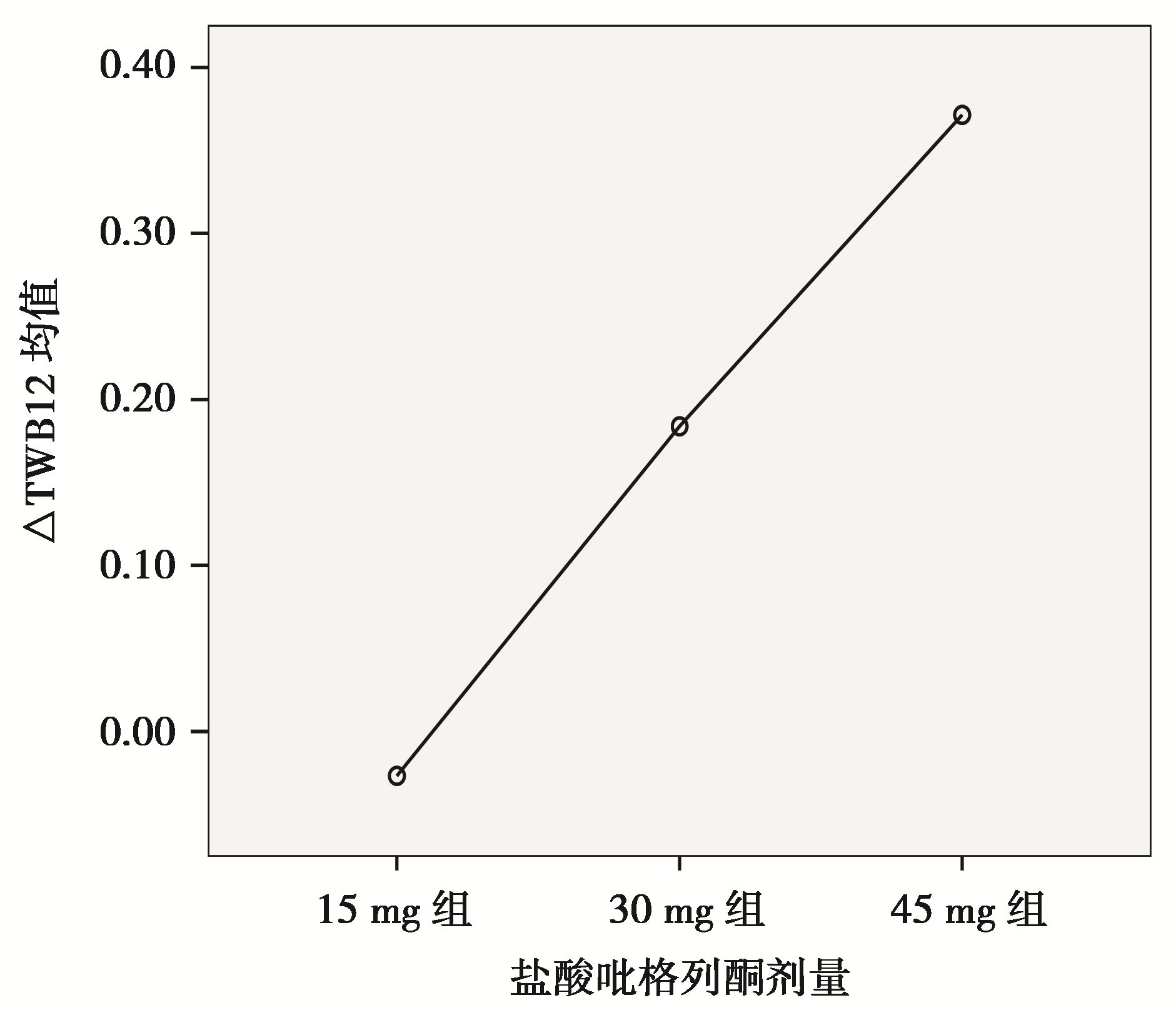
目的探讨盐酸吡格列酮治疗前后体内总体水含量与药物时效、量效的关系。方法随机入选我院门诊口服降糖药血糖控制不良的2型糖尿病患者。在原降糖治疗的基础上加用盐酸吡格列酮口服,起始剂量为15 mg/d,每4周随访并根据血糖调整剂量,共随访12周。分别检测治疗前后的空腹/餐后2小时血糖、空腹血脂、糖化血红蛋白、红细胞压积、体质量,根据Watson公式计算总体水含量。结果签署知情同意书并符合入组条件的2型糖尿病患者男28例、女29例,年龄25~69岁。实际完成51例,治疗后空腹血糖较治疗前明显下降。方差分析发现服药4周、8周和12周的总体水含量与基线的差值均数(△TBW)之间存在组间差异,△TBW12均数随盐酸吡格列酮剂量分组值的增加而增加,并呈线性趋势(
Objective TZDs is the medicine to decrease the blood glucose, but it has the side-effect of edema and water retention in body. In our research, we estimated the total body water (TBW) of patients with type 2 diabetes after different doses of treatment of Pioglitazone hydrochloride in 12 weeks.Methods In an open, controlled trial, 57 patients with type 2 diabetes who were under poor blood glucose control were enrolled. Additional Pioglitazone hydrochloride would be used combining with drugs used before, with a dose of 15 mg/d. After 4 weeks, Pioglitazone hydrochloride dose would increase to 30 mg/d if the fasting blood glucose could not match the goal (7.0 mmol/L). Another 4 weeks, if the fasting blood glucose could not match the goal, Pioglitazone hydrochloride dose would increase to 45 mg/d. Fasting and 2 hours postprandial blood glucose, fasting blood lipid, glycosylated hemoglobin, hematocrit, body mass, electrocardiogram would be tested before and after treatment. Calculated BMI and estimated TBW by the Watson formula.ResultsThose subjects with type 2 diabetes who signed informed consent form were eligible for the cases(28 male and 29 female, aged from 25 to 69). Among these 57 cases, 51 of them were efficient. By AVON analysis, we found that △TBW and △weight had significant differences among the 4 week, 8 week and 12 week groups, and showed the linear correlation. Compared to △TBW4 and △TBW8, △TBW12 significantly increased. TBW of males was higher than females. In female subjects, △TBW4, △TBW8 and △TBW12 showed the linear correlation, and △TBW12 of 30 mg/d groups and 45 mg/d groups were higher than △TBW4, but showed on difference in the male subjects.Conclusion With increasing dose of Pioglitazone hydrochloride and prolonging the treatment, TBW of patients with type 2 diabetes increased, especially for the female subjects.
目前在中国大陆城市人口中2型糖尿病的发病率达到9.7%,糖尿病前期为15.5%[ 1]。噻唑烷二酮类(Thiazolidinediones,TZD)是当前临床治疗2型糖尿病的主要口服降糖药之一,通过作用于过氧化物酶体增殖活化受体,改善胰岛素抵抗,调节血糖及脂代谢。多项临床研究证实TZD在有效控制血糖的同时发现患者心血管事件增加,尤其是充血性心功能衰竭[ 2]。水潴留是TZD的副作用之一,有临床研究提示使用盐酸吡格列酮治疗后细胞外液明显增加[ 3],故目前认为心血管事件增加与水潴留密切相关。TZD是治疗2型糖尿病有效的降糖药物,评估水潴留与盐酸吡格列酮治疗的时效和量效关系,预计可为临床使用TZD提供安全性信息。因此,本研究作为盐酸吡格列酮临床药物试验的亚组分析,探讨盐酸吡格列酮治疗前后总体水含量与药物剂量和使用时间的相关性。
2007年8月至2008年12月我院参加盐酸吡格列酮(卡司平,15 mg/片,杭州中美华东制药有限公司提供)Ⅳ期药物临床试验的57例2型糖尿病患者(按1999年WHO糖尿病的诊断标准)。入组患者均符合下列入选标准:口服≤2种降糖药物(不包括噻唑烷二酮类药物),饮食控制并稳定剂量3个月以上,空腹血糖(fasting blood glucose, FBG)≥7.0 mmol/L,肝肾功能正常。本研究共随机入选57例2型糖尿病患者,均签署知情同意书,男28例,女29例,年龄25~69岁(55.5±9.89岁),平均病程7.8年。
所有患者在原治疗方案的基础上加用盐酸吡格列酮,初始剂量为15 mg,1次/天,早晨顿服。每4周随访一次,复查空腹微机血糖,根据空腹微机血糖值调整药物剂量:若FBG≥7.0 mmol/L,增加15 mg盐酸吡格列酮/天;若FBG<7.0 mmol/L,则维持原治疗剂量。总观察时间为12周。治疗前和治疗后4周、8周、12周分别检测体质量,根据Watson公式计算总体水含量(total body water, TBW),治疗前和治疗后12周检测红细胞压积(hematocrit, Hct)、FBG、餐后2小时血糖(postprandial 2 hours blood glucose, 2hBG)、糖化血红蛋白 (glycosylated hemoglobin, HbAlc)、肝肾功能、尿常规及心电图等指标,同时观察药物的不良反应。
研究过程严格遵守药物临床试验规范相关的标准操作规程。体质量测量精确到0.1 kg,身高测量精确到0.1 cm,室温23℃~25℃,患者均单衣称量。脚部水肿通过临床表现评价。总体水含量计算根据Watson公式:TBW(男)= 2.447-(0.091 56×年龄)+(0.107 4×身高)+(0.336 2×体质量),TBW(女)=-2.097 +(0.106 9×身高)+(0.246 6×体质量)。
按治疗剂量将患者分组,15 mg组:服用盐酸吡格列酮15 mg/d 12周;30 mg组:服用盐酸吡格列酮15 mg/d 4周,30 mg/d 8周;45 mg组:分别服用盐酸吡格列酮15 mg/d 4周,30 mg/d 4周,45 mg/d 4周,共12周。
数据处理采用SPSS 13.0分析软件。数据资料采用均数±标准差或均数±标准误表示,组间比较采用方差分析,组间两两比较采用 t检验,检验水准α=0.05。
研究随机入组2型糖尿病受试者57例,男28例,女29例。不良事件的发生率为18.9%,无严重不良事件发生。发生明显水潴留并引起心血管并发症者2例(3.8%),均为女性受试者,其一受试者既往有心脏瓣膜病变史,入组前心功能Ⅱ级,在治疗第4周出现夜间明显的咳嗽,伴有下肢轻度凹陷性水肿,考虑为心功能不全,停用研究药物,并予抗心力衰竭治疗后症状消失;另一受试者在治疗后第6周出现下肢轻度凹陷性水肿,经利尿治疗后好转。2例受试者好转后经劝退出研究。
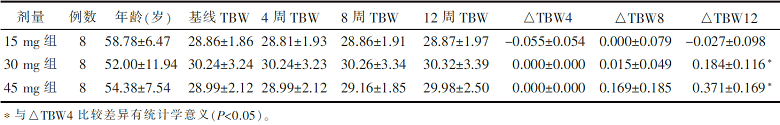
随机入组受试者57例,期间6例受试者退出或失访(女性5例,男性1例)。实际完成51例,其中男27例,女24例。受试者经过盐酸吡格列酮12周治疗后,FBG均较治疗前明显下降,且差异有统计学意义( P<0.05)。用药第4周,空腹微机血糖已有明显下降,第4周时空腹微机血糖与基础值对比差异有统计学意义( P<0.05),用药第8周和第12周,空腹血糖维持在较稳定水平,见 表1。
| 表1 2 型糖尿病患者盐酸吡格列酮治疗前后的糖代谢变化 |
研究根据服药剂量分为3组,治疗期均为12周。完成研究的51例2型糖尿病受试者男性受试者(27例)各剂量组的人数分别是:15 mg组8例,30 mg组12例,45 mg组7例;女性受试者(24例)各剂量组的人数分别是:15 mg组8例,30 mg组8例,45 mg组8例。
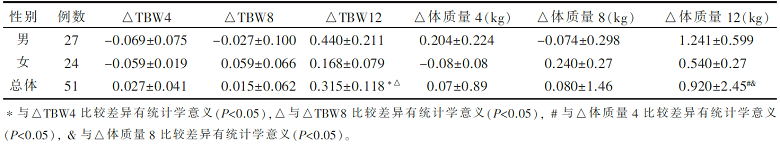
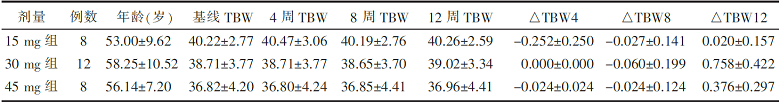
治疗期间的总体水含量、体质量和Hct与基线比较,采用自身对照分别得出△TBW4、△TBW8、△TBW12、△体质量4、△体质量8、△体质量12和△Hct。方差分析发现:按服药时间,△TBW4、△TBW8和△TBW12的均数差异有统计学意义( P<0.05),△TBW12均数随盐酸吡格列酮剂量分组值的增加而增加,并呈线性趋势( P=0.013),见 图1。两两比较发现△TBW12分别明显高于△TBW4和△TBW8,差异有统计学意义( P<0.05),见 表2。△体质量4、△体质量8和△体质量12的均数组间差异无统计学意义,但两两比较发现△体质量12分别明显高于△体质量4和△体质量8,差异有统计学意义( P<0.05),△体质量12的均数也随盐酸匹格列酮剂量分组值的增加而增加,并呈线性趋势( P<0.05)。△Hct各组间未见差异。
| 表2 2型糖尿病患者盐酸吡格列酮治疗12周前后总体水含量和体质量的变化 |
基线时总体水含量男性(TBW0)为38.67±3.71,女性为29.34±2.43,男性TBW显著高于女性2型糖尿病受试者,差异有统计学意义( P<0.05)。方差分析提示女性2型糖尿病受试者△TBW4、△TBW8和△TBW12组间差异无统计学意义,但呈线性趋势( P=0.032),进一步分析发现15 mg组的△TBW4、△TBW8和△TBW12组间差异无统计学意义,两两比较也未见差异有统计学意义。30 mg组组间差异无统计学意义,但线性趋势( P=0.09)较显著。两两比较发现△TBW12高于△TBW4,差异有统计学意义( P<0.05)。45 mg组△TBW4、△TBW8和△TBW12组间差异无统计学意义,但△TBW12较△TBW4明显升高,差异有统计学意义( P<0.05),提示女性2型糖尿病受试者服用盐酸吡格列酮12周后TBW较治疗前增加,见 表3。男性2型糖尿病受试者3个剂量组的△TBW12都较基线增高,提示随着剂量的累积,机体总体水含量增多,但结果未达到统计学意义的差异,见 表4。男性、女性受试者的△体质量和△Hct各组组间差异无统计学意义。
| 表3 女性2型糖尿病受试者盐酸吡格列酮治疗前后总体水含量的变化 |
| 表4 男性2型糖尿病受试者盐酸吡格列酮治疗前后总体水含量的变化 |
噻唑烷二酮类药物作用于过氧化物酶体增殖活化受体,通过改善胰岛素敏感性,降低血糖,用于2型糖尿病患者的血糖控制。本研究中有关盐酸吡格列酮控制血糖的有效性和安全性的结果已经发表[ 4]。但是近来多项循证医学临床研究提示使用TZD患者发生体质量增加和水肿,甚至水潴留诱发心功能不全[ 5]。对于TZD这一令人诟病的不良反应[ 6],目前研究发现TZD引起水肿的机制与肾脏、血管和激素等改变有关。最近研究提示肾脏集合管过氧化物酶体增殖活化受体的激活导致钠重吸收增加,继发性引起体液潴留和水肿。动物实验提示TZD影响肾远曲小管和集合管上皮细胞的钠通道(epithelial sodium channel,ENaC),引起体液潴留,减少钠的摄入量则可以减轻水肿的程度,特异性阻断集合管的过氧化物酶体增殖活化受体也可以避免TZD引起的体液潴留[ 7]。研究发现TZD增加血管通透性,血管通透性增加可使机体发生水肿。血管内皮生长因子是血管通透性增加的重要细胞因子,但有研究提示吡格列酮治疗前后血管内皮生长因子水平未见差异。然而,水钠潴留增加肾素/醛固酮分泌,继而增加血管的通透性,因此,噻唑烷二酮类药物增加血管通透性的作用可能是继发于水钠潴留的结果。
身体组分的改变无疑可对机体的生理状态产生重要的影响。体脂含量、总体水和细胞内外液含量是评价身体组分的主要指标。虽然有研究显示脂肪重分布(皮下脂肪增加而体内脂肪减少)可能与TZD引起的体质量增加有关[ 8],但多项临床大规模研究都发现在已有或潜在心功能衰竭的患者中使用TZD,有诱发心功能不全的风险,提示TZD治疗可能引起机体水潴留,总体水含量增加。有研究提示2型糖尿病患者吡格列酮治疗12周后体质量增加3.1 kg,而格列奇特组患者只增加了0.5 kg,检测体内重水(deuterium oxide,D2O)水平,发现吡格列酮组约75%的体质量增加是由于TBW增加引起,而格列齐特组只有很少一部分体质量增加与TBW有关[ 9]。另一研究比较单用胰岛素强化治疗组和联合吡格列酮胰岛素强化治疗12~16周总体水含量的差异,发现单用胰岛素组体重增加1.7 kg,其增量的65%为细胞内液,而联合吡格列酮胰岛素治疗组体重增加4.9 kg,增量的75%来自细胞外液[ 3]。
大量的临床研究已经证实TZD类药物可以显著改善胰岛素抵抗和2型糖尿病患者糖代谢异常。虽然在部分患者中发生了水潴留和心血管事件等不良反应,但是我们认为如果选择合适的人群并采用有效的监控,将可使TZD类药物发挥其治疗的优势。监测机体总体水含量,及时发现水潴留的不良反应,可能对预防TZD相关的心血管事件发生有重要的临床指导意义。目前评价体液的研究方法除了红细胞压积、血浆和尿渗透压,还有通过多频电生理阻抗分析计算总体水含量[ 10]、细胞外液和细胞内液、核素扫描计算肾小球滤过率等。锂排泄分数由于可以间接评价近端肾钠重吸收,因而也用于评估近端肾小管的体液和钠的转运。国外有研究采用生物阻抗法来评价2型糖尿病患者服用吡格列酮治疗前后的机体总体水含量的变化,但结果没有发现差异。以上评估方法,在临床上大多都难以普遍使用。
根据Watson公式计算的总体水含量常用于透析患者评价体液含量,计算公式以体质量为基础,简单易行。我们分析发现本研究中的男性总体水含量高于女性,与2007年李清亚等报道的我国人群总体水含量结果相似[ 11]。盐酸吡格列酮是临床广泛使用的TZD类药物。研究中我们发现盐酸吡格列酮15 mg/天治疗4周时总体水含量增加不明显,但各组服用12周后总体水含量都明显增加。随着治疗时间增加,30 mg/d组和45 mg/d组的总体水含量呈线性增加的趋势,在女性2型糖尿病患者中更为显著。结果提示2型糖尿病患者盐酸吡格列酮治疗时间越长或治疗剂量越大,体内总体水含量增加的可能性越大,尤其是女性。盐酸吡格列酮治疗时,女性总体水含量较男性增加更为显著的机制仍不清楚,有待进一步研究。机体总体水含量与红细胞压积没有明显的相关性[ 12],本研究同时比较了盐酸吡格列酮治疗前后红细胞压积的变化,发现△Hct各组间均无差异,组内两两比较亦无差异,提示吡格列酮使机体总体水含量增加,但细胞体积无改变,结果与Shah等研究显示吡格列酮治疗使机体细胞外液增加相吻合[ 13]。虽然通过公式计算TBW只能评估50%~70%的总体水含量,但临床上通过自身对照,采用Watson公式计算的总体水含量可能是评价是否存在水潴留的可行的临床筛查方法之一。而样本量偏小和未与其他体液评价方法进行比较是本研究的遗憾,结果也有待大样本的临床对照研究进一步验证。
| [1] |
|
| [2] |
|
| [3] |
|
| [4] |
|
| [5] |
|
| [6] |
|
| [7] |
|
| [8] |
|
| [9] |
|
| [10] |
|
| [11] |
|
| [12] |
|
| [13] |
|