作者简介:丁慧(1987-),女,山东青岛人,硕士研究生,从事内分泌与代谢病学研究。
目的评价甲状腺癌根治术后口服钙剂和维生素D预防低钙血症的有效性。方法检索国内外有关甲状腺癌根治术后使用钙剂和维生素D预防低钙血症的所有随机对照试验,由两名评价者分别按Cochrane 系统评价方法对文献进行质量评价和提取资料,采用RevMan 5.2统计软件进行Meta 分析。结果共纳入4个随机对照试验,459例患者。结果显示术后服用钙剂联合维生素D组与单纯服用钙剂组、非干预组相比在术后早期即可明显提高血清钙水平,降低患者低钙血症的发生率。术后服用钙剂联合维生素D组、单纯钙剂组、非干预组三组患者在甲状旁腺激素水平上差异无统计学意义。术后口服钙剂联合维生素D组与非干预组相比,联合治疗组可以降低患者出现低钙血症临床症状的几率 [相对危险度0.23,95%可信区间(0.09,0.56),
Objective To evaluate the efficacy of oral Calcium and Vitamin D supplements in prevention of hypocalcemia after total thyroidectomy through a meta analysis.Methods All randomized controlled trials (RCTs) of oral Calcium and Vitamin D for the prevention of hypocalcemia after total thyroidectomy were collected. The quality of included RCTs was assessed and relevant data were selected according to the standard of Cochrane systematic review by two reviewers. Statistical software RevMan 5.2 was used for meta analysis.Results Four randomized controlled trials with 459 cases were included. The results showed that early and combined administration of both oral Calcium and Vitamin D can improve the serum Calcium levels higher than those of patients who received only oral Calcium or no supplements. The incidence of hypocalcemia was significantly lower after combined oral Calcium and Vitamin D than no supplements [RR=0.32,95%CI(0.17,0.59),
随着环境改变以及诊断技术的提高,甲状腺癌患者逐渐增多,目前已成为最常见的内分泌恶性肿瘤[ 1, 2]。甲状腺癌根治术作为治疗甲状腺癌的基本术式,在临床上也得到了广泛应用,然而术后低钙血症的高发生率成为困扰外科手术医生的一个难题,文献报道术后低钙血症发生率为1.6%~50%[ 3, 4, 5]。有研究表明术后低钙血症发生率与是否行颈部淋巴结清扫术、甲状旁腺自体移植术、肿瘤恶性程度、肿瘤大小、术者经验等都有关系[ 3, 5, 6]。尽管大多数低钙血症都属自限性且症状轻微,但是低钙血症会延长患者的住院时间、增高患者再次住院率,且术后难以通过早期检测患者血清钙水平来判断哪些患者可能会发展为低钙血症,所以早期预防就显得极为重要。目前最常用的预防措施是术后口服钙剂和维生素D,然而口服维生素D是否能降低患者低钙血症发生率目前仍存在争议[ 3, 7, 8]。本系统评价主要是评估患者甲状腺癌根治术后口服钙剂联合维生素D治疗与单纯服用钙剂治疗的有效性,从而为临床医师预防术后低钙血症提供决策支持。
计算机检索PubMed(1966-2012年)、EMBASE(1980-2012年)、Cochrane图书馆(1991-2012年)、Web of Science(1980-2012年)、中国生物医学文献数据库(CBM,1978-2012年)、万方数据库(1982-2012年)、维普数据库(1989-2012年)、中国期刊全文数据库(CNKI,1979-2012年);手工检索相关文献。中文检索词:甲状腺癌、甲状腺肿瘤、维生素D、钙。英文检索词: thyroid cancer; adenoma, thyroid; thyroid adenoma; cancer of the thyroid; cancer, thyroid; thyroid cancer; carcinoma, thyroid; thyroid carcinoma; neoplasms, thyroid; thyroid neoplasm; neoplasm, thyroid; thyroid tumor; cancer of thyroid; vitamin D; calcium。
研究类型:国内、外对于甲状腺癌根治术后使用钙剂和维生素D预防低钙血症的所有随机对照试验,无论是否采用分配隐藏或盲法。语种限制为中、英文。
研究对象:①临床上确诊为甲状腺癌须行甲状腺癌根治术的患者,既往无甲状腺或颈部手术史,无放射治疗史。②排除伴有甲状旁腺疾病、术前患有低钙血症、慢性肾衰的患者,全身检查无明显手术禁忌证。③排除重复发表的文献。
干预措施:干预措施分别为维生素D+钙剂vs. 钙剂,维生素D+钙剂vs. 非干预组,钙剂 vs. 非干预组。
结局指标:①术后血清钙水平;②术后甲状旁腺激素水平;③低血钙发生率;④需静脉补钙人数;⑤出现临床症状。
分别由2名评价人员通过阅读题目、摘要、全文,严格按照纳入标准筛选文献,意见不一致时通过讨论解决或请第三方协助商议是否纳入。提取的资料包括研究干预措施、所采用的方法及可能存在的偏倚、杂志名称、第一作者、发表时间、样本入选标准、样本量、研究对象的基线特征、结局指标等。由2名评价人员独立进行数据统计,缺乏的数据通过与作者联系获取相关信息。
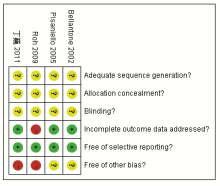
根据Cochrane 系统评价手册推荐的质量评价标准评估纳入研究的方法学质量,主要评价标准包括:①随机分配的方法;②分配隐藏情况;③有无采用盲法;④数据的完整性;⑤有无选择性报告结果;⑥有无其他偏倚。若评估为“low risk”表示为偏倚低风险,评估为“high risk”表示为偏倚高风险,“unclear risk”表示为文献未提供足够的信息进行偏倚评估。
采用RevMan 5.2软件进行数据分析,二分类资料采用相对危险度(relative risk,RR)作为效应量,连续性资料采用标准化均数差(standardized mean difference,SMD)作为效应量,两者均给出95%可信区间(confidence interval,CI)。通过森林图显示的异质性检验结果的 P值判断纳入的研究是否存在异质性,根据 I2来判断异质性的大小。如果异质性无统计学意义( P≥0.1、 I2≤50%),采用固定效应模型合并效应量;如果异质性存在统计学意义( P<0.1、 I2>50%),对异质性的来源进行分析,采用敏感性分析,若不能解释异质性存在的原因,而这些研究有临床同质性,则采用随机效应模型合并效应量。
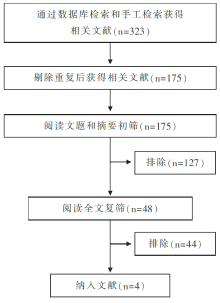
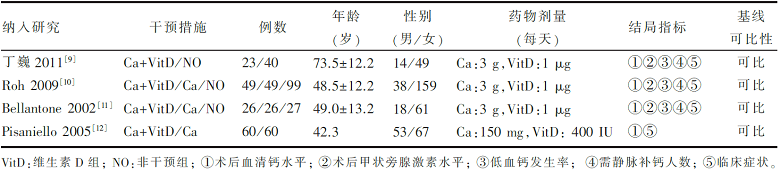
初检获得相关文献323篇,通过阅读题目、摘要及全文,根据纳入标准排除275篇文献,剩余48篇通过进一步阅读全文,最终纳入4篇文献进行Meta分析,共纳入459例患者[ 9, 10, 11, 12]。2篇文献报道了钙剂联合维生素D组、单纯服用钙剂组、非干预组三组的比较[ 10, 11],1篇文献报道了钙剂联合维生素D组与单纯服用钙剂组的比较[ 12], 1篇文献报道钙剂联合维生素D组与非干预组的比较[ 9]。文献筛选流程见 图1。纳入研究的基本情况和基线特征见 表1。
| 表1 纳入研究的基本情况和基线特征 |
4个纳入的研究均未提及具体的随机方法,均未描述是否采用盲法和分配隐藏。有1个研究指出在试验过程中有2人失访,判断为“high risk”[
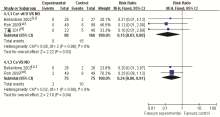
2.3.1 血清钙 服用钙剂联合维生素D组与单纯服用钙剂组、非干预组相比在术后早期即可明显提高血清钙水平,术后1个月和3个月后三组患者血清钙水平差异没有统计学意义。服用钙剂组与不服用任何口服药物组相比在术后早期可以提高血清钙的水平,但在术后7天效果开始下降,见 表2。各组均未报道有高钙血症的发生。
| 表2 甲状腺癌根治术后各组血清钙水平比较的Meta分析 |
2.3.2 甲状旁腺激素 术后1~7天,服用钙剂联合维生素D组与钙剂组、非干预组相比,三组患者的甲状旁腺激素水平差异没有统计学意义,服用维生素D不会影响患者甲状旁腺激素的分泌。服用钙剂组与非干预组相比差异有统计学意义,服用钙剂组会在一定程度上降低甲状旁腺激素的分泌,见 表3。
| 表3 甲状腺癌根治术后各组甲状旁腺激素水平比较的Meta 分析 |
2.3.3 临床症状发生率 术后口服钙剂联合维生素D组与非干预组相比,两组患者低血钙临床症状发生率差异有统计学意义[RR=0.23,95%CI(0.09,0.56), P=0.001],联合治疗组可以降低患者出现临床症状的几率。术后口服钙剂联合维生素D组与单纯服用钙剂组相比,两组患者临床症状发生率差异没有统计学意义[RR=0.45,95%CI(0.11,1.86), P=0.27]。术后口服钙剂组与非干预组相比,两组患者临床症状发生率差异没有统计学意义[RR=0.42,95%CI(0.11,1.64), P=0.21],见 图3。逐一剔除文献中质量较差的研究,进行敏感性分析,结论较剔除前没有变化。
2.3.4 需静脉补钙人数 术后口服钙剂联合维生素D组与非干预组相比,两组患者需静脉补钙的人数差异有统计学意义[RR=0.15, 95%CI(0.03,0.80), P=0.03]。术后口服钙剂组与非干预组相比,两组患者需静脉补钙的人数差异有统计学意义[RR=0.24, 95%CI(0.06,0.91), P=0.04], 见 图4。逐一剔除文献中质量较差的研究,进行敏感性分析,结论较剔除前没有变化。
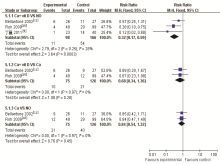
2.3.5 低钙血症发生率 术后口服钙剂联合维生素D组与非干预组相比,联合治疗组可以降低患者低钙血症发生率[RR=0.32,95%CI(0.17,0.59), P=0.000 3]。术后口服钙剂联合维生素D组与单纯服用钙剂组相比,两组患者低钙血症发生率差异没有统计学意义[RR=0.68,95%CI(0.34,1.36), P=0.28]。术后口服钙剂组与非干预组相比,两组患者低钙血症发生率差异没有统计学意义[RR=0.84,95%CI(0.54,1.32), P=0.45],见 图5。
低钙血症是甲状腺癌根治术最常见的并发症。甲状腺癌根治术过程中,甲状旁腺组织误切或由于不当牵拉、血供中断、暴露时间过长等因素都可导致甲状旁腺损伤,继而引起血钙降低。尽管低钙血症患者大多数没有临床症状且持续时间较短,但很大程度上增加了患者的治疗费用和心理负担[ 3, 13, 14]。目前通过检测患者术后血清钙和甲状旁腺激素水平来预测低钙血症发生率并不准确且患者需要反复抽血化验,这就需要寻找一条可靠的预防措施,使患者在手术后早期即可出院。有研究显示患者血清钙通常在术后48~72 h处于最低水平,7天后血清钙恢复到正常,低血钙的临床症状通常在术后24~48 h表现出来[ 15, 16]。一些学者认为如果患者在术后72 h临床症状表现轻微不需要静脉补充钙剂,则以后患者也不需要补充钙剂治疗,所以在术后能否及早恢复患者的血清钙水平就显得极为重要[ 15]。
本系统评价显示:术后服用钙剂联合维生素D组与单纯服用钙剂组和非干预组相比在术后早期即可明显提高血清钙水平,减少术后患者低钙血症的发生率[RR=0.32,95%CI(0.17,0.59), P=0.000 3],患者没有出现高钙血症的报道。服用钙剂联合维生素D组与钙剂组、非干预组相比,三组患者的甲状旁腺激素水平差异没有统计学意义。尽管有些研究显示口服维生素D可能会抑制甲状旁腺功能,从而影响甲状旁腺激素分泌,但本研究显示口服维生素D不会抑制患者甲状旁腺激素分泌,Docimo等[ 17]的研究也证实了这一点。单纯服用钙剂在一定程度上会引起患者甲状旁腺激素分泌减少,可能与服用钙剂后血钙升高、反馈性调节甲状旁腺激素分泌有关。低钙血症患者可出现面部、口周或肢端麻木感,重者可出现手足抽搐,甚至累及心肌,出现严重心力衰竭或心肌梗死表现。研究发现,术后口服钙剂联合维生素D组与非干预组相比,联合治疗组可以减少患者出现临床症状的几率[RR=0.23,95%CI(0.09,0.56), P=0.001], 联合治疗组与单纯服用钙剂组[RR=0.45,95%CI(0.11,1.86), P=0.27]、单纯服用钙剂组与非干预组[RR=0.42,95%CI(0.11,1.64), P=0.21]之间差异没有统计学意义。术后早期服用钙剂联合维生素D[RR=0.15,95%CI(0.03,0.80), P=0.03]和单纯服用钙剂[RR=0.24,95%CI(0.06,0.91), P=0.04]都可以减少患者需要静脉补钙剂的几率。
本系统评价显示甲状腺癌根治术后早期服用钙剂和维生素D能很好地预防患者低钙血症的发生和临床症状的出现,减少患者需要静脉补钙剂的几率。
本研究的局限性主要包括:①纳入的文献较少且文献质量不高,均没有提及具体随机方法,也未提及盲法和分配隐藏情况;②各研究间受试人数相差比较大;③各研究间没有统一测量指标,与原作者联系索要原始数据未能成功,在一定程度上增加了偏倚风险;④由于纳入的文献较少,未能对文献发表偏倚进行检测。
本系统评价显示与单纯服用钙剂和非干预组相比,甲状腺癌根治术后早期服用钙剂和维生素D能很好地预防患者低钙血症的发生和临床症状的出现,减少患者需要静脉补钙剂的几率,从而可以缩短患者的住院时间、减少患者的花费以及反复抽血化验所带来的痛苦,值得在临床上推广使用。但本研究纳入的文献比较少且文献的质量不高,期待更多高质量大样本多中心随机对照试验为临床决策提供依据。
| [1] |
|
| [2] |
|
| [3] |
|
| [4] |
|
| [5] |
|
| [6] |
|
| [7] |
|
| [8] |
|
| [9] |
|
| [10] |
|
| [11] |
|
| [12] |
|
| [13] |
|
| [14] |
|
| [15] |
|
| [16] |
|
| [17] |
|