作者简介: 冯莹莹(1989-),女,河南洛阳人,硕士研究生,从事肿瘤学研究。
目的 评价脑转移瘤患者给予全脑放射治疗或联合立体定向放疗的疗效。方法 在各大数据库中搜索关于全脑放疗或其联合立体定向放疗的相关临床研究,提取数据并采取RevMan5.0软件进行Meta分析。结果 9篇文献纳入本研究,共25 415名患者;Meta分析结果示:全脑放射治疗联合立体定向放疗可明显提高患者的总生存期(风险比0.78,95%可信区间0.70~0.87,P<0.000 1),对于1~3个脑转移瘤患者联合放疗亦有明显优势(风险比0.82,95%可信区间 0.70~0.95,P=0.009),联合放疗可提高局部控制率(风险比0.3,95%可信区间 0.20~0.44,P<0.000 01);联合放疗并未增加患者的2级以上放疗相关毒副反应发生率:急性毒副反应优势比0.74(95%可信区间 0.45~1.21,P=0.23),晚期毒副反应优势比1.25(95%可信区间0.58~2.72,P=0.57),总发生率合并效应量优势比0.86(95%可信区间0.57~1.30,P=0.48)。结论 全脑放射治疗联合立体定向放疗可明显提高患者(包括1~3个脑转移瘤患者)的总生存期及脑转移瘤的局部控制率,并未增加患者的毒副反应发生率。
Objective In order to evaluate the efficacy of WBRT+SRT or WBRT alone for patients with brain metastases.Methods All qualified literatures about the WBRT combined with or without SRT were searched in every databases. RevMan 5.0 were used for this meta-analysis.ResultsAfter searching the databases and evaluating the articles, 9 studies including 25 415 patients were selected for meta analysis. The meta analysis results yielded an obvious difference between the WBRT+SRT group and WBRT group in overall survival with an HR=0.78(95%CI 0.70~0.87, P<0.000 1), for the 1~3 metastases group HR=0.82(95%CI 0.70~0.95, P=0.009), and the local control with an HR=0.3(95%CI 0.20~0.44,P<0.000 01). The incidence rate of radiation toxicities (≥Grade 2) showed no significant difference between the two groups: for the acute toxicities with an OR=0.74(95%CI 0.45~1.21,P=0.23), the late toxicities with an OR=1.25(95%CI 0.58~2.72, P=0.57), and the total OR=0.86(95%CI 0.57~1.30,P=0.48).Conclusions WBRT combined with SRT is better than WBRT alone for patients with brain metastases in the OS and LC. WBRT combined with SRT would not lead more serious radiation toxicities than WBRT alone.
脑转移瘤是颅内肿瘤的最常见形式, 约25%~35%的恶性肿瘤可发生脑转移。脑转移瘤具有很高的发病率和死亡率, 根据美国癌症协会的统计数据, 预计2016年大约有23 770位患者被初诊为神经系统肿瘤, 死亡人数可能达到16 050人[1]。美国国立综合癌症网络(National Comprehensive Cancer Network, NCCN)最新更新的中枢神经系统肿瘤临床实践指南指示, 对于初次诊断为脑转移瘤且不能手术的患者, 可给予全脑放疗(whole brain radiotherapy, WBRT)联合立体定向放疗技术(stereotactic radiotherapy, SRT), 或单独给予WBRT[2]。然而WBRT联合SRT势必增大放疗剂量, 给患者造成的放疗毒副反应[3]及生存预后是否比单独应用WBRT更有优势, 这一问题仍值得进一步探讨。本研究的目的是通过筛选出关于这两种放疗方案的临床试验, 通过Meta分析来得出临床选择WBRT或联合SRT方案治疗脑转移瘤患者的循证医学依据。
①研究类型:临床随机对照试验(randomized controlled trial, RCT)文献, 无论是否采用盲法; 前瞻性或回顾性的对照队列研究, 可获取全文; ②初次诊断为1~3个脑转移瘤的患者; ③给予WBRT联合SRT或单独给予WBRT放疗, 其中SRT也包括立体定向放射手术(stereotactic surgery, SRS)、γ 刀(gamma knife, GK)、常规直线加速器多弧旋转照射等照射技术; ④年龄> 18周岁。
①原发肿瘤组织类型为单一来源, 双源癌或多源癌患者不纳入该研究; ②治疗前给予手术、化疗、靶向治疗、生物治疗后复发脑转移的患者不纳入该研究; ③数据不完整无法利用的文献, 出版语言为中文、英文以外的文献。
通过搜索PubMed数据库 (1991年6月至2016年10月), Cochrane Reviews (2003年1月至2016年8月), EMBASE数据库(1996年1月至2016年10月), 中国知网(1982年3月至2016年8月), 万方数据库(2005年1月至2016年2月) 。
输入检索式后, 共检索出3 075篇文献, 阅读标题及摘要后, 初筛14篇文献, 摘要(1篇)、Meta分析(2篇)及其他不符合纳入标准的文献(2篇), 共有9篇文献[4, 5, 6, 7, 8, 9, 10, 11, 12]可纳入本研究。以上筛选过程由2名研究人员经过交叉、多次筛选, 如有分歧, 由第三方进行评价。数据提取包括:①一般资料, 文献题名、作者、发表日期、国家等; ②临床一般资料, 原发肿瘤部位、脑转移灶数目和体积、放疗措施和剂量、随访时间、中位生存时间(median survival time, MST)等; ③观察指标, 本研究的首要结局指标为总生存期(overall survival, OS), 次要结局指标为局部控制率(local control, LC)及放疗相关的毒副反应。
按照Cochrane协作网推荐的偏倚风险评价工具对纳入文献的方法学质量进行评价, 包括:①随机分配方法; ②分配方案隐藏; ③盲法; ④结果数据的完整性; ⑤选择性报告研究结果; ⑥其他偏倚来源。
采用RevMan5.0软件完成数据分析。主要观察指标为连续指标和二分类变量, 采用风险比(hazard ratio, HR)和优势比(odds ratio, OR)表示, 可信区间(confidence interval, CI)设定为95%, 纳入文献异质性I2< 50%采用固定效应模型, > 50%采用随机效应模型进行数据合并分析。P< 0.05为差异有统计学意义。
2.1纳入研究的一般情况
所有病例均为初治患者, 放疗前未经其他干预措施, 按纳入标准分为WBRT+SRT组和单独应用WBRT组。其中4篇文章[4, 5, 10, 11]为1~3个脑转移瘤患者。纳入的文献均可进行OS分析, 2篇文献[4, 5]可进行LC及放疗相关的毒副反应的分析。纳入研究的一般情况见表1。
| 表1 纳入研究的一般情况 |
2篇文献[4, 12]明确说明具体的随机方法并采用双盲法, 其余文献并未说明分组方式及是否采取盲法。除Lin [8]和Sperduto [10]外, 其余文献对干预方式均有详细描述。所有文献纳入及排除标准明确, 均报道失访情况, 失访人数较少, 为低度偏倚。
2.3.1 总生存期
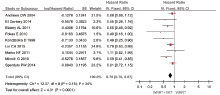
9篇文献[4, 5, 6, 7, 8, 9, 10, 11, 12]均对WBRT联合SRT与单独使用WBRT治疗脑转移患者的总生存期进行了对比, 共纳入25 415名患者, 异质性检验结果I2=34%, 所纳入文献异质性较小, 采用固定效应模型。Meta分析结果为HR=0.78(95%CI 0.70~0.87, P< 0.000 1)(图1); 两组间差异有统计学意义, WBRT联合SRT放疗可显著提高患者的总生存期。
2.3.2 1~3个脑转移瘤患者的总生存期亚组分析
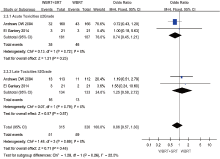
4篇文献[4, 5, 10, 11]分析了1~3个脑转移瘤患者应用WBRT联合SRT与单独使用WBRT放疗后的生存率, 异质性检验结果I2=42%, 认为所纳入文献无明显异质性, 采用固定效应模型。Meta分析结果为HR=0.82(95%CI 0.70~0.95, P=0.009)(图2); 两组间差异有统计学意义, 认为联合放疗可提高1~3个脑转移瘤患者的总生存期。
2.3.3 局部控制率
4篇文献[4, 5, 11, 12]分析了WBRT 联合SRT与单独使用WBRT放疗后对患者脑转移瘤的局部控制率的影响, 异质性检验结果I2=39%, 认为所纳入文献无明显异质性, 采用固定效应模型。Meta分析结果为HR=0.30(95%CI 0.20~0.44, P< 0.000 01)(图3); 两组间差异有统计学意义, 认为联合放疗可明显提高脑转移瘤患者的局部控制率。
2.3.4 放疗毒副反应
2篇文献[4, 5]分析了WBRT 联合SRT与单独使用WBRT放疗后引起的2级以上放疗相关毒副反应(表2), 异质性检验结果I2=0%, 认为所纳入文献无明显异质性, 采用固定效应模型。Meta分析结果为2级以上急性毒副反应合并效应量OR=0.74(95%CI 0.45~1.21, P=0.23), 2级以上晚期毒副反应合并效应量OR=1.25(95%CI 0.58~2.72, P=0.57), 总发生率合并效应量OR=0.86(95%CI 0.57~1.30, P=0.48)(图4)。可见WBRT联合SRT放疗与单独使用WBRT引起2级以上放疗毒副反应的发生率并无明显差异。
| 表2 脑部放疗副作用的分级标准 |
WBRT联合SRT放疗可明显提高患者(包括1~3个脑转移瘤患者)的总生存期及脑转移瘤的局部控制率, 联合放疗并未增加患者的毒副反应发生率。
在全身各组织发生的恶性肿瘤中, 约20%~40%的患者出现脑转移[4], 在没有有效的治疗措施情况下, 脑转移瘤患者的中位生存期仅为2个月, 如给予治疗, 其中位生存期可延长至6个月[13, 14]。
脑转移瘤患者常表现为颅内压增高出现的头痛、恶心、喷射性呕吐症状外, 还常表现出肌力下降、智力减退、肌肉抽搐、步态异常、视力异常、语言障碍等, 临床上可检查到的异常体征有:知觉障碍、偏瘫、单侧感觉缺失、视乳头水肿、共济失调及失语症状[15]。早期没有可以有效诊断的影像学诊断方式时, 主要是通过患者颅内压增高而表现出的临床症状提示是否出现脑转移瘤。随着影像学诊断技术如:计算机断层扫描(CT)、磁共振(MRI)和正电子发射计算机断层显像(PET/CT)等不断发展, 我们可以发现早期微小的颅内转移灶, 越来越多的早期脑转移瘤患者可在早期确诊[14]。
由于大脑中血脑屏障可降低脑部血流中血药浓度, 化疗效果较其他组织肿瘤效果较差, 虽然新药不断问世, 并且也取得较好的效果, 但放疗在脑转移瘤的治疗一直起到举足轻重的作用[14, 16], 一直以来WBRT及WBRT联合手术或SRT被认为是脑转移瘤的治疗标准[17]。
而随着X刀、γ 刀等立体定向放射治疗技术的发展, SRT定位精确、剂量集中和安全快速等特点, 可以快速控制局部肿瘤进展, 缓解神经系统症状。而WBRT引起的神经认知功能损伤等毒副反应明显降低患者的生活质量, 引起广泛的关注。
通过将WBRT联合SRT与单独使用WBRT放疗疗效对比, 发现WBRT联合SRT可给患者带来更大的生存获益, 但其毒副反应并不比单独WBRT放疗显著, 由于WBRT及SRT联合使用较两者单独使用时将会调整放射剂量, 并且使得正常组织受照剂量减少, 转移灶靶区域剂量集中, 从而降低患者放疗相关的毒副反应。虽然放疗剂量可根据放射治疗协作组制定的标准进行, 但不同医疗机构给予患者的放疗剂量仍有一定差异, 可能影响放疗效果; 并且仅有2篇文献[4, 12]明确说明具体的随机方法并采用双盲, 其他均未表明, 可能存在潜在的选择偏倚可能。
但通过扩大样本量, 我们仍旧得出了较为明确的结论。WBRT联合SRT放疗可明显提高患者(包括1~3个脑转移瘤患者)的总生存期及脑转移瘤的局部控制率; 且联合放疗并未增加患者的毒副反应发生率, 但这不排除与纳入文献较少, 样本量小有关。因此我们期待开展更多大样本、多中心的随机对照试验, 以便为今后对不同转移灶数目、不同组织来源等因素提供更精确、更有效的放疗方案的制定方针。
The authors have declared that no competing interests exist.
| [1] |
|
| [2] |
|
| [3] |
|
| [4] |
|
| [5] |
|
| [6] |
|
| [7] |
|
| [8] |
|
| [9] |
|
| [10] |
|
| [11] |
|
| [12] |
|
| [13] |
|
| [14] |
|
| [15] |
|
| [16] |
|
| [17] |
|