作者简介: 欧琼,广东省人民医院、广东省医学科学院呼吸科睡眠呼吸障碍中心主任医师、硕士研究生导师。长期致力于睡眠呼吸疾病的临床与研究工作,对睡眠呼吸障碍及相关性问题有深入的研究和丰富的诊治经验。 现任中国睡眠研究会睡眠呼吸障碍专业委员会副主任委员、中国老年学和老年医学会睡眠科学分会副主任委员、中华医学会呼吸分会睡眠学组委员、广东省医师协会睡眠医师分会副主任委员、广东省医学会睡眠医学分会副主任委员、广东省社区和慢性病防控专业委员会常委。曾获美国睡眠医学会Mini-Fellow奖。目前主要研究方向为睡眠呼吸障碍与慢性病、睡眠呼吸暂停流行病学与早期干预。
McEvoy RD, Antic NA, Heeley E, et al. CPAP for prevention of cardiovascular events in obstructive sleep apnea[J]. N Engl J Med, 2016, 375 (10): 919-931.
1a。
• 阻塞性睡眠呼吸暂停(obstructive sleep apnea, OSA)患者夜间睡眠时频发呼吸暂停, 引起间歇性低氧血症和睡眠片段化, 导致交感神经兴奋、氧化应激反应、炎症因子激活[1, 2, 3]。
• 流行病学研究表明, OSA与心脑血管疾病密切相关, 约40%~60%的心脑血管疾病患者合并OSA, 这部分患者即使得到充分的心脑血管疾病方面的治疗, 其心脑血管事件再发生风险仍然很高[4, 5]。
• 作为OSA的一线治疗措施, 持续气道正压通气(continuous positive airway pressure, CPAP)可减少睡眠呼吸暂停次数, 改善日间嗜睡等临床症状, 在控制血压、改善血管内皮功能和胰岛素抵抗方面的作用已被多个研究所证实[6, 7, 8, 9], 但其对患者心脑血管事件的临床预后尚不明确。
评价CPAP治疗对OSA合并心血管疾病患者防治二次心血管事件的作用。
• 研究条件:由澳大利亚学者McEvoy 教授主持的睡眠呼吸暂停心脑血管终点事件研究(SAVE研究), 患者来自包括中国在内的7个国家, 共89个中心。
• 研究起止时间:2008年12月至2016年11月。
• 研究方法:多中心、平行、开放、对终点评估采用盲法的随机对照试验。
• 研究对象:伴有心脑血管疾病史的中重度OSA患者。血氧饱和度下降指数即氧减指数(oxygen desaturation index, ODI)≥ 12, 排除重度日间嗜睡[Epworth 嗜睡量表(Epworth sleepiness scale, ESS)评分> 15]或重度夜间低氧血症患者(血氧饱和度< 80%的事件超过记录时间的10%)。
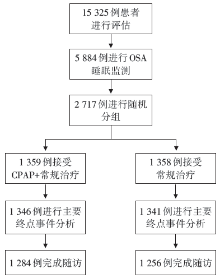
• 干预措施:CPAP治疗。分组方法:对符合入组条件的所有患者用sham CPAP(设定4.0 cmH2O低压, 且鼻罩改为非治疗模式, 简称假CPAP)适应性治疗1周, 对记录卡显示平均每晚带机时间≥ 4小时者, 进行随机分组。患者被随机分为CPAP治疗组和不用CPAP治疗组(对照组), 两组患者的常规治疗不变, 且均给予患者教育, 包括控制体质量、戒烟戒酒。治疗组的CPAP压力用1周的家庭AutoPAP压力滴定决定, 以数据卡的90%压力值设为治疗压。二组患者分别在治疗后的第1个月、3个月、6个月和1年时随访, 第2年后每年随访2次。具体研究流程见图1。
• 评价指标:主要终点事件为心脑血管性死亡, 新发心肌梗死或卒中, 因心力衰竭、急性冠状动脉综合征或短暂性脑缺血(transient ischemic attack, TIA)入院。次要终点事件为其他心脑血管事件、血运重建手术、新发房颤、新发糖尿病、全因死亡、OSA临床症状, 健康相关的生活质量和情绪评价。其中, 生活质量评价采用SF-36生活质量调查表(36-Item Short-Form Health Survey)评价。
研究共入选7个国家89个中心的2 717例患者, 患者的基线特征见表1。
| 表1 入组患者的主要基线特征 |
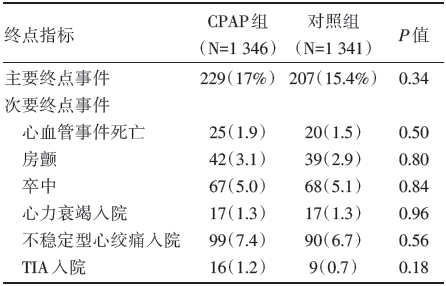
到终点为止, 平均随访3.7年, CPAP治疗组与对照组的主要终点事件、次要终点事件发生率均没有显著性差别(P值均> 0.05), 见表2。
| 表2 两组患者心脑血管终点事件的比较 |
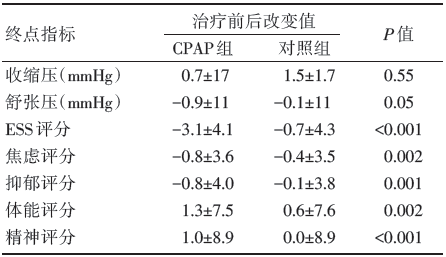
进一步分析显示对日间嗜睡、焦虑抑郁采用医院焦虑抑郁量表(Hospital Anxiety and Depression Scale)评价体能和精神健康的效果, CPAP治疗组明显优于对照组, 见表3。
| 表3 两组患者其他结局指标的比较 |
伴有冠心病、卒中等心脑血管病史的睡眠呼吸暂停患者用CPAP治疗防治二次心血管事件的作用不明显, 但治疗可以明显改善患者的日间嗜睡、焦虑抑郁情绪和精神状态, 提高患者的生活质量。
OSA是以睡眠期间上气道塌陷或完全阻塞导致呼吸暂停、出现夜间低氧血症和睡眠紊乱的一种慢性疾病。以日间嗜睡为其典型症状, 临床上OSA可分为有症状和无症状型。可能的病因包括上气道结构异常、肥胖、呼吸调控异常、烟酒嗜好等, 遗传-环境的交互作用是发病的可能机制。睡眠呼吸暂停发生时交感神经兴奋, 氧化应激、炎症因子、凝血因子激活等是其典型的病理生理过程[1, 2, 3], 构成了对全身多器官的非特异性应急改变, 包括血压升高、心律不齐等, 长期慢性损伤可导致多系统疾病, 近年来研究最多的是OSA与心脑血管疾病的关系, 已明确OSA是高血压的独立危险因素[10]。
早期的流行病学研究证实, 在一般人群中, OSA是高血压和心血管疾病的危险因素, 校正所有其它危险因素后AHI的大小与高血压风险(比值比)成正比[11], 大大增加了包括慢性心力衰竭、卒中、房颤的风险。大型睡眠队列研究(WSCS)报告在一般人群中不治疗的重度(AHI> 30)OSA心血管死亡风险增加5倍[12]。
一项大样本、平均随访10年的观察性研究结果显示, 不治疗的男性重度OSA增加了致死性和非致死性心血管事件, 有效的CPAP治疗可降低此风险[13]。另一项研究证实OSA是卒中和死亡的危险因素, 但其增加卒中、降低生存的风险与OSA的严重程度有关, 仅当AHI> 36时显示OSA的死亡风险增加3倍[14]。可见, 在证实OSA与心血管疾病关系上研究结果均显示OSA相关性心血管预后与OSA的严重程度有关。
新近的一项单中心、前瞻性、随机临床研究结果显示, 对于合并冠心病的无嗜睡OSA患者, 意向性、常规CPAP治疗不能减少再发心肌梗死、卒中或心脑血管死亡等长期心脑血管事件[15]。
CPAP治疗是一个长期慢性的过程, 患者治疗的长期依从性影响临床预后。一项723例无症状重度OSA (CPAP组AHI均值35、常规组AHI均值42)患者CPAP干预对新发高血压和心血管事件的多中心、随机对照研究结果显示, 两组新发事件没有差别, 但每晚带机大于4小时的患者, CPAP治疗组新发事件低于依从性差组和对照组[16]。因此, 该研究提示即使是对于有明确病因关系的OSA与高血压, CPAP治疗的依从性好才能有降压效果。
SAVE研究是近年来关于OSA的最大的临床干预研究, 目的在于验证CPAP能否降低OSA患者的心脑血管事件。研究采用多中心、平行开放随机试验设计, 由多国多中心参与的大样本Ⅳ 期临床试验, 持续8年。研究设计良好, 临床方案资料严谨完善, 试验全程按规范质控和监查, 研究结果可信。研究结论为:伴有心脑血管病史(冠心病、卒中)的OSA患者CPAP治疗不能减少二次心脑血管事件。此结果并没有与前期流行病学研究结果相违背, 无论是大样本观察性研究还是其它临床试验研究结果, 都倾向于OSA的心脑血管预后与AHI大小即严重程度有关、与CPAP治疗的长期依从性有关。SAVE研究的对象并不都是重度OSA患者, 基于伦理问题, 研究排除了重度日间嗜睡和重度低氧血症的患者, 也是本研究存在的主要缺陷, 即入组对象AHI平均值小于30。另一方面, 受试对象都是从冠心病或卒中史患者中筛查的OSA, 已有的冠心病、卒中并非都与OSA相关, 目前除了OSA与高血压的关系明确外, 并没有证据显示OSA是冠心病、卒中等其它心血管疾病的独立危险因素, 没有证据显示CPAP治疗OSA能同时改变患者的心血管危险因素。本研究存在的另一个缺陷是, 患者的CPAP依从性偏低, 平均带机时间小于4小时, 这与研究涉及范围之广(多国多中心)、随访时间之长有关, 随访时间越长, 患者依从性越低。OSA患者的CPAP长期依从性是个系统的患者管理问题, SAVE研究各中心的患者管理流程、研究者对CPAP技术的熟练程度、患者的教育力度、医患的配合程度等都关系到受试患者能否坚持治疗和有好的依从性。本研究平均治疗依从性偏低也可能影响治疗结局。
CPAP是国内外成人OSA治疗指南推荐的一线治疗方法, 其治疗OSA的疗效是肯定的, 但对心血管的作用, 不同的研究设计、研究对象结论可能有所不同, 纵观近年来的研究, CPAP对OSA的心血管预后, 都与OSA的严重程度、临床亚型以及CPAP治疗的依从性有关。SAVE研究结果仅针对已有冠心病、卒中的OSA患者的二次心血管事件, 对不伴有心脑血管疾病的OSA患者, CPAP治疗能否作为一级预防对防治心脑血管事件有效, 还需要更多、更深入的临床研究证据, 包括真实世界的研究。
The authors have declared that no competing interests exist.
| [1] |
|
| [2] |
|
| [3] |
|
| [4] |
|
| [5] |
|
| [6] |
|
| [7] |
|
| [8] |
|
| [9] |
|
| [10] |
|
| [11] |
|
| [12] |
|
| [13] |
|
| [14] |
|
| [15] |
|
| [16] |
|