作者简介: 胡伟贤(1985-),男,广州人,医学学士,从事胃肠外科微创研究。
目的 分析全腹腔镜下全胃切除术后消化道重建的安全性和短期疗效。方法 回顾性分析36例全腹腔镜下全胃根治性切除术后消化道重建的胃癌患者的临床资料。结果 36例患者采用经口吻合器底钉座置入(OrVilTM)、反穿刺、食管空肠顺蠕动侧侧吻合(Overlap)、食管空肠功能性端端吻合(FETE)方法完成食管空肠重建,平均重建时间58.0 min,手术平均出血量137.7 mL,术后平均住院天数9.8天,排气天数平均为2.5天,进食流质平均天数是4.9天。术后发生1例吻合口出血,2例吻合口瘘,1例肠梗阻,1例乳糜漏,1例切口感染,总体并发症发生率为16.7%。结论 全腹腔镜下全胃根治性切除术后有可以接受的消化道重建时间、出血量、术后恢复过程及并发症发生率,证明其安全、有效,可以在有经验的中心开展。
Objective This study analyzed the safety and short-term efficacy of digestive tract reconstruction after totally laparoscopic total gastrectomy.MethodsClinical and pathological data of 36 patients with gastric cancer after totally laparoscopic total gastrectomy were retrospectively analyzed.Results36 cases of patients underwent the transorally inserted anvil (OrVilTM), Overlap side to side anastomosis, functional end-to-end anastomosis (FETE), reverse puncture device to complete the esophagojejunostomy reconstruction. The mean reconstruction time was 58.0 min and blood loss was 137.7 mL, average postoperative hospitalization period was 9.8 days, exhaust time was 2.5 days and consumption of liquid diet was 4.9 days. Among the 36 cases, 1 case had anastomotic bleeding, 2 had anastomotic leakage, 1 had anastomotic leakage, 1 had chyle leakage and 1 had incisional wound infection, the overall complication rate was 16.7%.ConclusionTotally laparoscopic total gastrectomy has acceptable digestive tract reconstruction time, bleeding volume, postoperative recovery and complication rate. It has been proven to be safe and effective, and can be performed in experienced centers.
腹腔镜辅助胃癌根治术技术已经成熟, 并广泛在有腹腔镜手术经验的中心开展, 但全腹腔镜下胃癌根治术目前仍处于探索阶段。近年, 关于全腹腔镜下全胃切除术后消化道重建的研究在有经验的中心开始探索, 目前常见的食管空肠吻合方式有经口吻合器底钉座置入(OrVilTM)、反穿刺、食管空肠顺蠕动侧侧吻合(Overlap)、食管空肠功能性端端吻合(functional end-to-end anastomosis, FETE)等术式。由于在全腹腔镜下全胃根治性切除术后的食管空肠重建的操作仍存在一定的技术难点, 限制了其广泛应用。本研究通过对我院5年来开展的全腹腔镜全胃根治术的患者的临床资料进行回顾性分析, 探讨其消化道重建方式的安全性及短期疗效。
选取2012年4月至2017年4月在广东省人民医院行全腹腔镜下根治性全胃切除 + 全腹腔镜下食管空肠吻合术的胃癌患者资料。入组标准:(1)接受根治性腹腔镜全胃切除手术的胃癌患者。(2)肿瘤位于胃体及胃食管结合部(SiewertⅡ 型和Siewert Ⅲ 型)。(3)术后病理确诊为胃癌。(4)食管空肠吻合在全腹腔镜下完成。排除标准:(1)术中探查发现远处转移, 无法行根治性切除。(2)消化道重建中食管空肠吻合部分在开腹状态下完成。(3)同时患有其他恶性肿瘤。(4)既往有上腹部手术病史(腹腔镜胆囊切除术除外)。(5)肿瘤侵犯周围器官, 须联合器官切除。(6)行远端胃切除和近端胃切除的患者。(7)术前行新辅助治疗的患者。共36例胃癌患者纳入本研究。
主刀医师具有50例以上腹腔镜胃癌根治术经验。手术操作如下:患者全身麻醉, 取平卧分腿位。主刀医师位于患者左侧, 一助位于患者右侧, 扶镜手位于患者两腿中间。建立气腹(1.6 kPa), 三孔法置入套管针进行腹腔镜探查, 确认无肉眼可见转移灶后, 采用5孔法进行腹腔镜手术。所有患者均行全胃切除术, D2淋巴结清扫依据《日本胃癌处理规约》。
重建方式:所有患者消化道重建采用Roux-en-Y吻合。食管空肠吻合在全腹腔镜下完成, 空肠空肠的吻合可在全腹腔镜下完成, 或在标本取出切口进行体外吻合, 切口小于5 cm。
食管空肠吻合的四种方式如下:
1.2.1 OrVilTM
腹腔镜下游离胃并清扫区域淋巴结, 线型吻合器在预定位置离断闭合食管。麻醉医师将充分润滑的引导管在喉镜直视下经口顺行置入直至食管残端, 术者于食管断端切开一个小口使引导管伸出, 牵拉引导管至底钉座完全显露预位, 剪断固定线, 完成底钉座的置入固定。取脐上正中行长约5 cm切口, 经已离断的空肠侧置入圆形吻合器中心杆, 利用切口保护套及无菌手套组成的密闭装置重建气腹, 在腹腔镜下将底钉座与吻合器中心杆对接收紧, 击发后完成食管空肠端侧吻合。
1.2.2 反穿刺
在体外用2-0 肠线(或7 号丝线)穿过底钉座打结10余个并结成编织辫, 保留缝针。在食管预离断的平面远端用边带捆绑, 横向打开食管前壁约1.5~2.0 cm, 置入底钉座, 将缝针线距开口近端0.5 cm 处缝穿出食管, 由肠线引出底钉座, 直线切割闭合器紧贴底钉座闭合离断食管, 从食管前壁引出底钉座, 脐上取长5 cm切口, 经已离断的空肠侧置入圆形吻合器中心杆, 利用切口保护套及无菌手套组成的密闭装置重建气腹, 在腹腔镜下将底钉座与吻合器中心杆对接收紧, 击发后完成食管空肠端侧吻合。
1.2.3 FETE
距Treitz 韧带20 cm 处离断空肠, 远端空肠置于食管右侧, 于食管右侧及远端空肠对系膜缘各戳一个0.5 cm小孔, 分别置入45 mm 直线切割闭合器两臂, 击发后完成食管空肠侧侧吻合, 然后利用直线切割闭合器关闭共同开口。
1.2.4 Overlap
离断空肠后, 远端空肠距断端6 cm处对系膜缘戳一个0.5 cm小孔, 食管下缘切开一个0.5 cm小孔, 远端空肠上提, 直线切割闭合器行食管空肠侧侧吻合, 缝合关闭共同切口。
应用SPSS 22.0软件进行处理。计量资料的描述用(x ± s)表示。计数资料用频数及百分比进行表示。
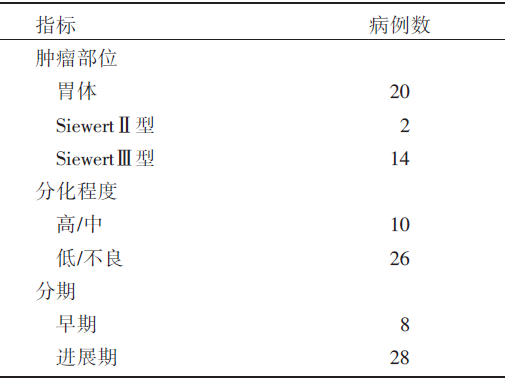
本组36例患者全部在腹腔镜下完成手术, 无中转开腹, 无手术相关死亡病例。36例患者中, 男性26例, 女性10例, 中位年龄为58岁[(57.3± 12.2)岁]。体质量指数为(22.74± 3.00) kg/m2。分期情况:0期1例, Ⅰ 期10例, Ⅱ 期13例, Ⅲ 期12例。肿瘤部位:胃体20例, SiewertⅡ 型2例, SiewertⅢ 型14例。肿瘤大小为(4.3± 2.7)cm。总淋巴结清扫个数为(24.2± 11.7)。全组患者的临床病理情况见表1。
| 表1 36 例患者的临床病理资料 |
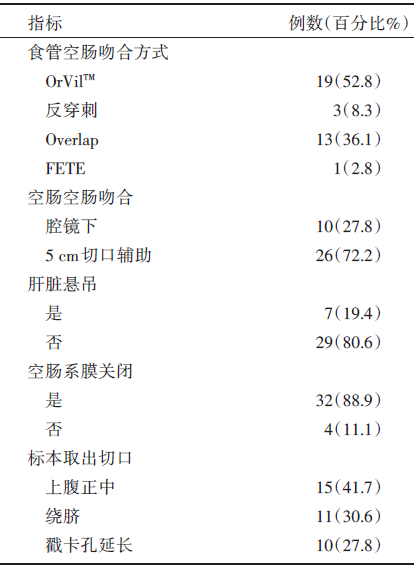
本组患者的消化道重建时间为(58.0± 32.7)min, 出血量为(137.7± 107.7)mL。总共有四种食管空肠吻合方式, 分别为OrVilTM 19例、反穿刺 3例、Overlap 13例、FETE 1例。7例患者选择了肝脏悬吊, 占19.4%。32例患者在消化道重建后关闭了空肠系膜。26例患者采用5 cm切口辅助完成空肠空肠吻合。全组患者的手术相关情况见表2。
| 表2 36 例患者的手术相关情况 |
36例患者术后排气时间为(2.5± 0.7)天。术后进食流质时间为(4.9± 4.0)天。术后住院时间为(9.8± 3.9)天。
36例患者中, 共有6例患者出现并发症, 总体并发症发生率为16.7%。其中发生1例吻合口出血, 2例吻合口瘘, 1例肠梗阻, 1例乳糜漏, 1例切口感染。
在世界范围内, 胃癌是第四位常见的恶性肿瘤, 其死亡率高居恶性肿瘤第二位[1]。在中国, 2016年新增胃癌患者67.9万例, 死亡49.8万例, 发病率和病死率均居所有肿瘤中的第二位[2]。
根治性手术仍然是胃癌的主要治疗方法之一, 传统的手术方式为开腹手术。1994年Kitano等[3]开展第一例腹腔镜辅助远端胃大部切除术后, 腹腔镜胃切除术的应用越来越广泛。腹腔镜远端胃癌根治术在有腹腔镜手术经验的中心已成为一种成熟的术式。其在早期胃癌或者进展期胃癌的安全性及有效性方面也得到高质量的前瞻性、多中心、随机对照临床研究证实[4, 5]。
腹腔镜全胃根治性切除术则处于研究起步阶段。目前的大多数研究集中于腹腔镜辅助全胃切除术。由于腹腔镜辅助全胃切除术需在中上腹部取一个长约5~7 cm辅助切口, 造成视野及操作空间受限, 往往会增加手术难度, 因此, 理论上全腹腔镜全胃根治术具有更大优势。
本研究中, 在肿瘤部位的选择上, 只有2例患者为SiewertⅡ 型, 且为管型吻合器完成(1例OrVilTM、1例反穿刺), 因为线型吻合如Overlap、FETE要求食管腹段要有足够的长度, 这种类型的吻合肿瘤位于胃食管结合部以下2~3 cm[6], 因此SiewertⅡ 型行管型吻合技术难度会降低, 更容易完成。
在手术相关资料方面, 本组患者的重建时间为(58.0± 32.7) min, 国内报道多中心数据食管空肠重建时间管型吻合为52.3 min, 线型吻合为47.4 min[7], 与我们的数据相似。全组患者平均出血量137.7 mL, Yamamoto等[8]报道100例全腹腔镜全胃根治术, 其出血量为153.1 mL, 而9例腹腔镜辅助全胃根治术的平均出血量为187.3 mL, 证实在术中出血量方面我们的研究与国外报道相似。
在术后恢复方面, 36例患者术后排气时间为(2.5± 0.7)天。术后进食流质时间为(4.9± 4.0)天。术后住院时间为(9.8± 3.9)天。 Chen等[9]报道81例全腹腔镜全胃癌根治术, 其术后排气时间为3.7天, 术后进食流质时间为4.9天, 术后住院时间为9.8天。说明本研究36例患者术后恢复顺利。
在食管空肠重建方式上, 我们采用了四种吻合方式, 其中OrVilTM跟Overlap为最常用的吻合方式。因为反穿刺需要在食管侧壁先打开一个侧孔, 然后将底钉座由下往上置入侧孔, 这些操作增加了手术难度, 限制了其应用。FETE则由于吻合后存在空肠臂, 容易牵拉及折叠, 增加了吻合口张力, 而Overlap可克服以上缺点, 因此我们更常采用Overlap方法。
在其他手术操作上, 本组患者7例选择了肝脏悬吊, 占19.4%。尽管比例较低, 但我们认为肝脏悬吊可协助暴露胰腺上方及贲门区, 有助于胰腺上方清扫及食管空肠重建。10例(27.8%)患者选择空肠空肠吻合在腹腔镜下完成, 我们认为, 空肠空肠吻合在体外完成并不影响微创效果, 可以利用标本取出切口进行操作, 不会增加切口长度, 且体外操作时往往采用手工吻合, 可以降低手术费用。32例(88.9%)患者选择了关闭空肠系膜, 而4例患者虽然没有关闭空肠系膜, 但术后未见有腹内疝的情况出现。
在并发症相关情况上, 国外报道全腹腔镜胃癌根治术后并发症发生率为6.3%~24.5%[10, 11]。本组36例患者共有6例患者出现并发症, 总体并发症发生率为16.7%。其中发生1例吻合口出血, 2例吻合口瘘, 1例肠梗阻, 1例乳糜漏, 1例切口感染。总体并发症发生率与国外报道相似, 证实全腹腔镜全胃根治性切除术是安全的。
综上所述, 我们开展的36例全腹腔镜全胃癌根治术, 其术后恢复情况及并发症发生率与国内外报道相似, 证明全腹腔镜全胃癌根治术安全、有效, 可在有经验的中心开展。但目前关于全腹腔镜全胃根治术的研究多数仍为单中心、回顾性的研究[12, 13], 仍需大样本, 前瞻性的随机对照研究对其的安全性、有效性及长期疗效进行证实。
The authors have declared that no competing interests exist.
| [1] |
|
| [2] |
|
| [3] |
|
| [4] |
|
| [5] |
|
| [6] |
|
| [7] |
|
| [8] |
|
| [9] |
|
| [10] |
|
| [11] |
|
| [12] |
|
| [13] |
|