作者简介:傅小龙,上海交通大学附属胸科医院教授,博士研究生导师。中华医学会放射肿瘤学会副主任委员,中国抗癌协会肿瘤放疗专业委员会常委,中国抗癌协会肺癌专业委员会常委, 中国医药教育协会肺部肿瘤专业委员会副主任委员,中国临床肿瘤学会(CSCO)纵隔肿瘤专业委员会副主任委员,中国临床肿瘤学会(CSCO)理事;上海医师协会肿瘤放疗科医师分会会长,上海市抗癌协会胸部肿瘤专业委员会副主任委员,上海市抗癌协会肺癌分子靶向与免疫治疗专业委员会副主任委员,上海市医学标准化委员会委员,上海交通大学医学院学术委员会委员,上海交通大学医学院教学委员会委员。擅长胸部肿瘤放疗和综合治疗,主要从事放疗的新技术、时间剂量分割、与化疗、分子靶向药物以及手术结合的综合性治疗以及功能性影像应用和个体化治疗。
Magnuson WJ, Lester-Coll NH, Wu AJ, et al. Management of brain metastases in tyrosine kinase inhibitor-naï ve epidermal growth factor receptor-mutant non-small-cell lung cancer: A retrospective multi-institutional analysis[J]. J Clin Oncol, 2017, 35(10): 1070-1077.
2b。
• 非小细胞肺癌(non-small cell lung cancer, NSCLC)脑转移的发生率高达40%, 因为TKI的使用, EGFR突变阳性NSCLC患者的生存期显著延长, 因而其脑转移的发生率更高。
• 脑转移瘤的标准治疗方案为单独或联合使用手术、立体定向放疗(stereotactic radiosurgery, SRS)、全脑放疗(whole brain radiotherapy, WBRT)。但近期多个Ⅱ 期临床研究发现, 厄洛替尼使从未接受过TKI治疗的EGFR阳性NSCLC脑转移患者的中位无进展生存期(progression-free survival, PFS)达5.8~14.5个月, 颅内客观反应率达55%~89%。
• 先接受EGFR-TKI治疗可能对这部分脑转移患者获益更大, 但目前尚未有临床对照研究比较先接受EGFR-TKI治疗或者先接受脑转移放疗这两种治疗方式的疗效差异。
通过回顾性研究分析, 对比在从未接受TKI治疗的EGFR阳性NSCLC脑转移患者中, 先接受EGFR-TKI治疗然后行脑转移瘤SRS或WBRT, 或者先接受脑转移瘤SRS或WBRT然后行EGFR-TKI治疗, 哪种治疗策略更优。
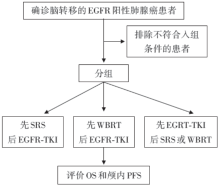
• 研究条件:美国6所医疗机构的病例资料。
• 研究方法:多中心回顾性病例资料分析。
• 研究对象:2008-2014年确诊为脑转移的EGFR阳性肺腺癌患者, 且从未接受过EGFR-TKI治疗。排除以下患者:以往使用过EGFR-TKI治疗、行WBRT/SRS后未使用TKI治疗、行TKI治疗后颅内进展未行放疗、关键数据丢失、随访期< 6个月。
• 评价指标:总生存期(overall survival, OS), 颅内PFS。
• 研究流程:见图1。
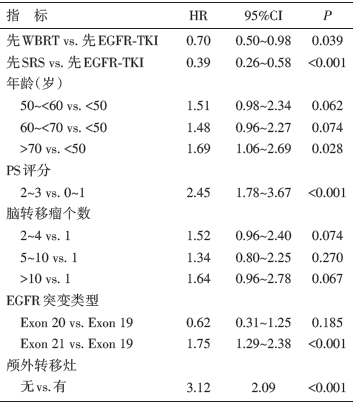
共纳入符合入组条件的患者351名, 其中, 先接受SRS组100名(29%), 先接受WBRT组120名(34%), 先接受EGFR-TKI组131名(37%)。中位随访时间为22个月。三组患者的OS和颅内PFS见表1。与OS相关的多因素方差分析情况见表2。
| 表1 三组患者的OS 和颅内PFS 比较 |
| 表2 与OS 相关的多因素方差分析情况 |
• EGFR阳性的NSCLC脑转移患者, 先使用EGFR-TKI后予脑转移放疗会降低OS。
• 先行脑转移SRS再接受EGFR-TKI, 其OS最长, 且可避免了WBRT引起的认知功能减退。
在化疗药物时代, NSCLC一旦出现脑转移, 属于不可治状态, 疗效甚差, 中位OS为3~14.8个月。脑部转移灶的处理以放疗为基础, 目的为姑息治疗、对症处理及提高生活质量。放疗技术包括WBRT和近期发展的SRS, 通常依据脑转移灶数目以及患者预后评分而采用不同的放疗策略和技术。
在靶向药物时代, 与其他晚期NSCLC一样也需要细分患者的基因分型来指导临床治疗。对于伴有EGFR突变的NSCLC脑转移, 已经有较多资料显示TKI药物治疗是有效的、能延长患者的生存期, 因此, TKI药物作为该期别患者的标准治疗方法应该是明确的, 但不可避免也会遭遇TKI继发耐药和总体疗效仍偏低的局面, 因此如何进一步提高这类患者的临床疗效, 以TKI为基础的综合治疗仍应是首先考虑的策略。
何谓伴EGFR突变的NSCLC脑转移最佳综合治疗策略?目前尚缺乏前瞻性研究数据。本研究是一项针对该类别患者的回顾性分析, 结果显示:初始治疗选择SRS或WBRT患者的疗效要显著优于初始治疗选择TKI药物治疗患者的疗效。在先SRS组, 这一生存优势在预后评估量表(graded prognostic assessment, GPA)评分较高(dsGPA, 2~4分)的患者中更为显著。在不同的放疗方法中, SRS的临床疗效好, 也可以降低WBRT所带来的脑损伤风险。
作为一项回顾性研究, 不可避免地存在以下问题:①患者选择的偏倚, 特别是那些因医疗数据不足而被排除的患者; ②该研究中的大多数患者来自于大型教学医院, 这些医院拥有较多的系统性研究手段, 研究结论可能并不适用于在小型医院或社区推广; ③尽管GPA评分在各组间相似, 但患者选择接受TKI、SRS或WBRT作为一线治疗并非随机, 因此可造成一定的偏倚; ④该研究并未关注局部治疗潜在的毒性反应及其对生活质量的影响。
但本研究似乎告诉我们, 针对伴EGFR突变的NSCLC脑转移患者:①临床治疗单纯依靠药物可能是不足的, 需要将TKI药物和脑部的局部处理结合进行综合管理; ②对于预后好的患者, 需要有更多的临床考虑因素(如放疗方法和时机选择等), 才能为患者提供更加优质的医疗; ③需要开展以患者为中心的真实世界的临床研究, 在大样本人群中发现不同基因分型、肿瘤负荷、肿瘤预后评分、脑转移灶数目患者的最佳综合治疗模式; ④需要结合患者诸多临床因素进行个体化的治疗才是患者最大获益的机会所在。
本研究提示临床上需要开展前瞻性研究, 拿出高级别临床证据来说明伴EGFR突变的NSCLC脑转移患者在TKI药物作为基本治疗的策略下, 脑部的放疗参与是否有价值?何时何种参与?同时也需要开展真实世界大数据分析, 为细分该类别患者的进行个体化治疗提供依据。
The authors have declared that no competing interests exist.