作者简介: 杜兴(1992-),男,湖北十堰人,住院医师,硕士研究生,研究方向为脊柱外科。
目的 通过Meta分析评价在脊柱手术中应用超声骨刀的有效性和安全性。方法 计算机检索PubMed、EMBASE、中国知网、维普和万方数据库,搜集关于比较脊柱手术中应用超声骨刀与传统工具(如高速磨转等)的相关研究,检索时限均从建库至2017年1月1日。由2位评价员独立筛选文献、提取资料并评价纳入研究的方法学质量后,采用RevMan 5.3软件进行Meta分析。结果 共纳入8个研究,纳入患者641例。Meta分析结果显示: 与传统工具相比,超声骨刀能够节省手术时间[标准化均数差=-2.44,95%可信区间(-4.23, -0.66), P=0.007],减少术中出血量[标准化均数差=-2.31,95%可信区间(-4.24,-0.38), P=0.02]。但二者的住院时间[标准化均数差=-0.00,95%可信区间(-1.22,1.21), P=0.99],症状改善率[比值比=0.94,95%可信区间(0.43,2.10), P=0.89]以及术后并发症[比值比=0.96,95%可信区间(0.47,1.95), P=0.90]差异无统计学意义。结论 现有证据表明,在脊柱手术中应用超声骨刀安全有效,可以减少术中出血、节省手术时间,但与传统手术器械相比,在症状改善率、缩短住院日及术后并发症方面无明显差异。以上结论尚需更多高质量研究来证实。
Objective To evaluate the efficacy and safety of ultrasonic bone curette application in spinal surgery by meta-analysis.Methods Databases of PubMed, EMBASE, CNKI, VIP and Wanfang data were searched to collect studies that compared the efficacy and safety of ultrasonic bone curette versus conventional instruments in spinal surgery from inception to January 1st 2017. Two reviewers independently screened literature, extracted data, and evaluated the methodological quality of included studies. The meta-analysis was performed using RevMan 5.3 software.Results A total of 8 studies involving 641 patients were included. The results of meta-analysis showed that, compared with conventional instruments, ultrasonic bone curette could reduce operative time (SMD=-2.44, 95%Cl -4.23 to -0.66, P=0.007) and operative blood loss (SMD=-2.31, 95%CI -4.24 to -0.38, P=0.02). But no significant differences were found between two groups in hospitalization (SMD=-0.00, 95%CI -1.22 to 1.21, P=0.99), recovery rate (OR=0.94, 95%CI 0.43 to 2.10, P=0.89) and postoperative complications (OR=0.96, 95%CI 0.47 to 1.95, P=0.90).Conclusion The current evidence shows that ultrasonic bone curette application in spinal surgery is effective and safe, it can reduce operative time and operative blood loss. But compared with conventional instruments, ultrasonic bone curette has no significant advantages in hospitalization, recovery rate and complications. Due to the limited quality of the included studies, more studies are needed to verify the above conclusion.
随着手术器械的更新, 脊柱外科手术技术得到了飞速的发展[1]。高速磨转(high speed drill, HSD)、骨刀、椎板咬骨钳、髓核钳等作为脊柱外科传统手术器械, 在术中减压、截骨时应用十分广泛, 但已有研究证实其可能导致术中神经、血管、脊髓、硬脊膜等损伤[2, 3]。超声骨刀(ultrasonic bone curette, UBC)作为一种新型的骨切割工具, 具有选择性切割骨质、对周围软组织损伤小、产热低、防卷刮等优点[4], 目前已被广泛应用于口腔颌面外科手术中[5, 6, 7]。Hidaka等于1998年首次将UBC应用于颈椎双开门椎板成形术中, 并证实其能降 低术中神经及硬脊膜损伤的风险[8]。此后, UBC得到了越来越多的脊柱外科医生的关注。近几年来, 脊柱手术中应用UBC的报道逐渐增多[9, 10, 11], 但由于各研究的病例数较少, 证据级别不高, 因此目前对UBC的有效性和安全性尚缺乏统一的认识。因此, 本研究根据纳入排除标准, 搜集国内外比较UBC与传统工具在脊柱手术中应用的有效性和安全性的相关文献进行Meta分析, 以期为UBC在脊柱外科中的应用提供循证医学证据。
(1)纳入标准: ①研究设计为脊柱手术中应用UBC的临床对照试验, 包括随机对照研究、队列研究和病例对照研究。②研究对象为接受脊柱手术的患者, 包括脊柱退行性疾病(如颈椎病、胸椎黄韧带骨化症、腰椎间盘突出症、腰椎管狭窄症等)、脊柱创伤、脊柱感染、脊柱肿瘤、脊柱畸形等。③干预措施为, 试验组采用UBC对骨组织和(或)钙化组织进行减压和(或)截骨操作, 对照组采用传统手术器械, 如HSD、咬骨钳、骨刀等进行减压和(或)截骨。④结局指标包括有效性指标手术时间、术中出血量、住院时间、术后神经功能改善和安全性指标术后并发症。
(2)排除标准: ①病例数少于5例的研究; ②综述、会议论文和专家意见; ③非中文或英文的文献; ④无法提取数据的文献等。
通过计算机检索PubMed、EMBASE、CBM、中国知网、维普和万方数据库建库至2017年1月1日的文献。英文数据库检索词包括: ultrasonic bone curette、ultrasonic cutter、ultrasonic scalpel、ultrasonic bone shaver、ultrasonic aspirator、ultrasonic osteotome、piezosurgery、spinal、cervical、thoracic、lumbar、clinical trial、comparative study。中文数据库检索词包括: 超声骨刀、脊柱、临床试验、随机对照试验。此外, 追溯纳入文献的参考文献, 以补充获取相关文献。以PubMed为例, 其具体检索策略如下:
#1 “ ultrasonic bone curette” [Title/Abstract] OR “ ultrasonic cutter” [Title/Abstract] OR “ ultrasonic scalpel” [Title/Abstract] OR “ ultrasonic bone shaver” [Title/Abstract] OR “ ultrasonic aspirator” [Title/Abstract] OR “ ultrasonic osteotome” [Title/Abstract] OR “ piezosurgery” [Title/Abstract]
#2 “ spinal” [Title/Abstract] OR “ cervical” [Title/Abstract] OR “ thoracic” [Title/Abstract] OR “ lumbar”
#3 random* [Title/Abstract] OR compara* [Title/Abstract]
#4 “ randomized controlled trial” [Publication Type] OR “ randomized controlled trials as topic” [Mesh] OR “ controlled clinical trial” [Publication Type]
#5 #3 OR #4
#8 #1 AND #2 AND #5
对于纳入的随机对照研究和队列研究, 分别采用Cochrane风险偏倚评估工具[12]和纽卡斯尔-渥太华量表(Newcastle-Ottawa scale, NOS)[13]来评价偏倚风险。
由2名研究者分别对纳入研究的相关资料进行提取, 提取完成后互相核对。资料提取主要包括: ①纳入研究的基本特征, 包括研究者姓名、国家和地区、研究设计、发表时间等; ②研究对象的基本特征, 包括第一诊断、病例数、年龄等; ③偏倚风险评价的关键要素; ④结局指标, 包括手术时间、术中出血量、住院时间、术后并发症等。
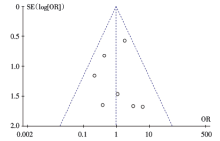
使用RevMan 5.3软件进行Meta分析。计数资料采用比值比(odds ratio, OR)为效应指标, 计量资料采用标准化均数差(standardized mean difference, SMD)为效应指标, 并计算其95%可信区间(confidence interval, CI)。通过χ 2检验进行异质性分析(检验水准为α =0.1), 同时结合I2定量判断异质性的大小。若α > 0.1且I2< 50%, 则认为异质性较小, 采用固定效应模型进行分析; 若α ≤ 0.1或/和I2≥ 50%, 则认为异质性较大, 采用随机效应模型进行分析。对潜在的发表偏倚采用漏斗图进行分析。P< 0.05认为差异有统计学意义。
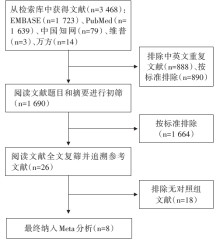
初检共获得相关文献3 460篇, 经过筛选后, 最终纳入8个研究[14, 15, 16, 17, 18, 19, 20, 21], 其中随机对照研究2个, 队列研究6个, 共641例患者。文献筛选流程见图1。
纳入研究的基本特征见表1。偏倚风险评估显示: 纳入的2个随机对照研究中, 选择偏倚、实施偏倚和测量偏倚均较高, 纳入随机对照研究的整体质量不高。纳入的6个队列研究中, 1个NOS评分为6分, 2个为7分, 3个为8分, 纳入队列研究的整体质量较高。
| 表1 各纳入研究的基本情况 |
2.3.1 有效性指标
共6个研究报道了手术时间[14, 16, 18, 19, 20, 21], 异质性检验结果P< 0.000 01, I2=96%, 采用随机效应模型进行Meta分析, 结果显示: UBC组的手术时间较传统器械组短, 其差异有统计学意义[SMD=-2.44, 95%CI(-4.23, -0.66), P=0.007], 见图2。
共6个研究报道了术中出血量[14, 16, 18, 19, 20, 21], 异质性检验结果P< 0.000 01, I2=97%, 采用随机效应模型进行Meta分析, 结果显示: UBC组的术中出血量较传统器械组少, 差异有统计学意义[SMD=-2.31, 95%CI(-4.24, -0.38), P=0.02], 见图3。
共4个研究报道了住院时间[14, 15, 17, 19], 异质性检验结果P< 0.000 01, I2=95%, 采用随机效应模型进行Meta分析, 结果显示: UBC组的住院时间和传统器械相比, 差异无统计学意义[SMD=-0.00, 95%CI(-1.22, 1.21), P=0.99], 见图4。
共4个研究报道了患者术后症状改善率[14, 18, 19, 21], 异质性检验结果P=0.86, I2=0%, 采用固定效应模型进行Meta分析, 结果显示: UBC组和传统器械组相比, 患者术后症状改善率差异无统计学意义[OR=0.94, 95%CI(0.43, 2.10), P=0.89], 见图5。
2.3.2 安全性指标
共7个研究比较了患者术后的并发症[14, 15, 16, 17, 18, 19, 21], 异质性检验结果P=0.44, I2=0%, 采用固定效应模型进行Meta分析, 结果显示: UBC组和传统器械组相比, 患者术后并发症发生率差异无统计学意义[OR=0.96, 95%CI(0.47, 1.95), P=0.90], 见图6。
本次Meta分析的结果显示, 在脊柱手术中应用UBC与传统手术器械相比, 能减少术中出血量、节省手术时间, 但二者在症状改善率、住院时间及术后并发症方面无明显差异。
UBC能否缩短手术时间一直是脊柱外科医生争议的焦点。既往有学者认为在切除大量骨质或巨大钙化灶时, UBC不如传统器械(如HSD、椎板咬骨钳等)效率高, 且UBC的学习曲线较长, 因此认为UBC与传统器械相比需要更多的手术时间[22, 23, 24]。在本Meta分析中, 有2项研究显示UBC与传统器械相比手术时间差异无统计学意义[16, 18], 认为可能与两组患者的基线水平不一致(UBC组患者减压或截骨节段略多于传统手术器械组)以及样本量偏小有关。目前, 多数学者认为, UBC和传统手术器械相比, 能明显减少术中出血量[9, 11, 25, 26, 27]。在本次Meta分析中仅1项研究显示UBC与传统器械相比术中出血量差异无统计学意义[18], 认为与患者的基线水平不一致以及样本量偏小有关。本Meta分析结果显示UBC与传统器械相比手术时间更短, 术中出血量更少, 这是因为UBC具有精度高、产热低、刀柄易把控、切骨效率高、同步止血等优势, 可以减少操作者手部疲劳感及精神压力, 因此我们认为UBC更适用于那些血管神经损伤风险高的减压和截骨操作。
Bydon 等于2013年发表的1项关于比较UBC与HSD在脊柱疾患中有效性的研究表明, UBC组患者的住院时间更长, 他们认为可能是UBC组纳入的脊柱肿瘤患者较多[17]。但Bydon 等于2014年发表的1项关于比较UBC与HSD在软骨发育不全患者减压手术中有效性的研究则认为, UBC组和HSD组相比, 患者的住院时间差异无统计学意义[15]。在本次Meta分析中, 有2项研究显示UBC与传统器械相比缩短了住院时间[14, 19], 认为这与UBC减少了患者术后并发症和引流量有关。本Meta分析结果显示UBC与传统器械相比住院时间差异无统计学意义, 我们认为可能有以下原因: ①纳入患者的疾病诊断不同, 异质性较大; ②相关研究纳入患者的基线水平不一致, 大多数研究者倾向于将UBC使用于减压或截骨阶段长、脊髓压迫重、血管神经损伤风险高的患者; ③各研究样本量偏小。
症状改善方面, 在本次Meta分析中, 3项研究显示UBC组患者症状改善和传统器械组相比无差异[14, 15, 21], 仅有1项研究显示UBC组患者症状改善显著优于传统器械组[20], 认为因随访时间短、样本量较少, 这一结论尚需进一步证实。本Meta分析结果显示UBC与传统器械相比患者症状改善率差异无统计学意义, 这一结论与既往学者的观点相似[23, 24, 28, 29], 我们认为可能有以下原因: ①各研究对患者症状改善的判断标准不同; ②随访时间较短; ③样本量偏小。
Parker等[11]和Almahfoudh等[26]的非对照研究认为UBC组并发症发生率低于传统器械组, 他们认为这与UBC选择性切割骨质, 对周围血管神经组织损伤轻微有关。本次Meta分析显示, 脊柱术中UBC相关并发症发生率为5.88%(12/204), 其中硬脊膜撕裂最常见, 其发生率为4.90%(10/204)。目前各研究报道中, 关于硬脊膜撕裂的原因主要有硬脊膜骨化或严重受压不能吸收振动[24, 25, 27]、UBC吸收卷入[30]、过度用力或长期停留造成的热损伤[11, 18, 27]。本Meta分析结果显示UBC与传统器械相比术后并发症发生率差异无统计学意义, 我们认为可能有以下原因: ①医生对UBC的熟练程度不同; ②不同品牌UBC的差异; ③病历记录的完整性和真实性。
本研究的局限性在于: ①纳入的8项研究中, 高质量的临床对照研究文章较少, 难免存在发表偏倚、选择偏倚等。②纳入病例数较少, 仅641例患者, 与循证医学统计分析中要求的大样本、多中心的资料差距较大。③纳入患者的年龄、诊断等存在差异, 各研究之间存在异质性。④无法掌握各研究的实施细节, 如使用UBC的同时是否辅助使用了其他传统器械(如刮匙等)、医生熟练程度如何、病历资料的真实性和完整性如何等, 因此难以准确评估UBC的有效性和安全性。故此, 对本Meta分析的结论应严谨对待。
总之, 基于当前临床证据, 在脊柱手术中应用超声骨刀安全有效, 可以减少术中出血量、节省手术时间, 但在改善患者症状、缩短住院日及降低术后并发症方面与传统器械相比未见明显优势。由于纳入研究数量和质量有限, 以上结论尚需更多高质量研究予以验证。
The authors have declared that no competing interests exist.
| [1] |
|
| [2] |
|
| [3] |
|
| [4] |
|
| [5] |
|
| [6] |
|
| [7] |
|
| [8] |
|
| [9] |
|
| [10] |
|
| [11] |
|
| [12] |
|
| [13] |
|
| [14] |
|
| [15] |
|
| [16] |
|
| [17] |
|
| [18] |
|
| [19] |
|
| [20] |
|
| [21] |
|
| [22] |
|
| [23] |
|
| [24] |
|
| [25] |
|
| [26] |
|
| [27] |
|
| [28] |
|
| [29] |
|
| [30] |
|