作者简介: 闫雅鑫(1991-),女,山西忻州人,硕士研究生,从事医患沟通研究。
目的 运用“五习惯”医患沟通继续教育模式对新进医生进行沟通技能培训,评价培训效果。方法 互动教学和理论讲授相结合,对75名医生进行为期2天的强化培训,培训前后录制医生与标准化患者的问诊视频,由评价员根据《“五习惯”医患沟通量表》对视频进行评分,医生在培训结束后提交医患沟通培训体验报告。培训前后得分比较采用配对秩和检验或者配对 t检验,培训体验报告使用Meta归类法分析。结果 75名新进医生参加了培训,其中73名医生的资料纳入分析。培训后总平均分显著提高[(53.048±6.127)vs. (61.363±6.598), t=-14.328, P=0.000],五个维度的平均分都有所提高,差异均有统计学意义( P<0.05)。培训后学员体验报告提示医生们对“五习惯”模式的接受程度较高。结论 “五习惯”医患沟通培训可以提高医生的医患沟通技能, 可考虑将该模式推广应用于医患沟通继续教育,促进医患和谐。
Objective Apply ‘Five Habits Model’ to the communication skill training for junior doctors, evaluate the effectiveness of the training.Methods Combined with interactive approaches and didactic teaching, two days of intensive DPC training was conducted to 75 junior doctors. Consultations between doctors and standardized patients were videotaped pre and post the training. Five Habits Assessment Scale was used to evaluate the videos and trainees were asked to submit self-reports after the training. Paired-samples t test, Nonparametric test and meta method were uesd.Results 75 junior doctors participated in the training, and 73 of them were included into data analysis. The average total score increased significantly after training [(53.048±6.127) vs. (61.363±6.598), t=-14.328, P=0.000], and the post-training average scores of the five latitudes enhanced with significant differences ( P<0.05). The self-reports demonstrated high acceptance of the model.Conclusions The ‘Five Habits Model' is helpful to improve doctors' communication skills. More applications of this model to DPC continuing education should be considered, expecting to promote harmonious relationship between medical professionals and patients.
我国医患关系紧张, 医患矛盾屡见不鲜。除了卫生体制不健全、医患信任缺失、医患双方认知差异等原因外[1, 2, 3], 医患沟通不畅是引发医患冲突或医疗诉讼的主要原因[3, 4, 5, 6, 7, 8], 而医护人员沟通技能欠缺是导致医患沟通不畅的重要因素[1, 2, 9, 10, 11]。调查显示, 医护人员处理医患关系自感力不从心, 认为有必要接受医患沟通培训的比例为76.1% 、79%和81.7%[12, 13, 14]。然而, 我国医学生大多未接受过系统的医患沟通在校教育[15, 16, 17], 医院针对医护人员的医患沟通继续教育局限于零散的理论讲座, 缺乏系统、常规的培训机制和科学的评价标准。
刘新春等借鉴美国“ 四习惯” 医患沟通模式[18], 基于我国儒家“ 仁、义、礼、智、信” 传统文化, 结合我国医疗负荷、医患关系等实际情况, 构建了“ 五习惯” 医患沟通模式, 该模式共5个维度(尊重示善, 融洽关系; 采集信息, 引导观点; 表达共情, 建立信任; 风险告知, 知情同意; 提供诊断, 协商决策)、15项沟通技能和18个预期目标, 本研究将该模式及其评价体系应用于实践, 以探索该模式能否提高临床医生的沟通技能, 为医患沟通继续教育的开展提供依据。
采用方便抽样法选取中南大学湘雅三医院为研究地点, 以中南大学湘雅三医院2016年、2017年所有新进医生为培训对象, 共75人(2016年39人, 2017年36人), 运用“ 五习惯” 医患沟通模式对新进医生进行培训。在培训前后录制医生与标准化患者的一对一问诊视频, 新进医生在培训结束后提交300字左右的医患沟通培训体验报告。
1.2.1 研究工具
应用《“ 五习惯” 医患沟通量表》对培训前后视频评分, 为方便使用, 本研究将该量表进行编码, 编码规则如下:
“ 尊重示善, 融洽关系” 、“ 采集信息, 引导观点” 、“ 表达共情, 建立信任” 、“ 风险告知, 知情同意” 、“ 提供诊断, 协商决策” 五个维度分别用“ A、B、C、D、E” 在前面标注, 每个维度的子条目分别用“ 各个维度标注的大写字母+数字” 标注, 见表1。
| 表1 《“ 五习惯” 医患沟通量表》编码 |
1.2.2 评价方法
由两名经过培训的研究生根据《“ 五习惯” 医患沟通量表》对培训前后录制的问诊视频评分, 该量表采用5级评分法, 每个子条目均有1、3、5分具体的评价标准, 评分员可在1~5分区间内任意评分。
1.3.1 培训前
(1)制定培训方案: 确定培训目的、时间、地点、授课内容及课程安排; 培训前后问诊视频录制时间及录制人员; 培训对象分组(2016年8组, 2017年5组)并分别选1名组长(每组5~7人)。
(2)设计病种: 结合临床实际, 确定几种常见病种并撰写问诊剧本, 为保证质量, 每组培训前、培训中、培训后所模拟的病种均不同, 培训对象没有问诊剧本。
(3)师资培训: 2016年、2017年分别从医院内科、外科、专科中抽取医德医风良好、医患关系和谐、教学经验丰富的高年资主治及副高职称以上的医生8名, 医学伦理专家1人, 医院管理专家1人, 医患沟通专家1人, 共11人组成“ 五习惯” 培训核心小组。以小组讨论和个别沟通方式对培训小组全体成员进行了“ 五习惯” 医患沟通模式培训。对模式的5个维度、15项沟通技能和18个预期目标, 以及《“ 五习惯” 医患沟通量表》进行了详细阐述, 并对培训方法进行了说明和演示。
(4)招募并培训标准化患者: 在培训启动前招募标准化患者(2016年24名, 2017年13名), 并根据问诊病种对其进行培训。
(5)完成培训前视频录制。
1.3.2 培训
(1)理论讲授(占30%): 理论课程包括中国医患关系现状、医学伦理、医学人文、“ 五习惯” 医患沟通模式理论框架等。
(2)互动教学(占70%):
①观看医患沟通视频: 组织培训学员观看国内外医患沟通视频, 并对视频内容进行简要介绍。
②案例讨论: 临床资深老师结合自身经历分享真实案例, 使培训学员认识到医患沟通及学习医患沟通技能的重要性; 以国外医患沟通负面案例为例, 每组学员结合“ 五习惯” 医患沟通模式进行讨论, 并由1名代表总结该小组的讨论结果。
③标准化患者问诊: 分组长组织小组成员在培训地点集合, 每组配备1位指导老师及1~2名标准化患者。小组内每名培训学员都需模拟问诊情景, 问诊分病史采集和作出诊断、提出治疗方案两个部分, 共约10分钟。问诊结束后, 首先由标准化患者对培训学员的表现作出点评, 然后在场其他学员对该学员进行点评, 最后指导老师进行总结点评。
④角色扮演: 由培训学员应用“ 五习惯” 医患沟通模式进行场景模拟, 将学到的沟通技能应用到实际中, 使其对该模式有更加深刻的理解。
1.3.3 培训后
(1)提交300字左右的培训体验报告。
(2)完成培训后视频录制。
采用SPSS 17.0软件对数据进行录入与分析, 经正态性检验, 培训前后的得分比较采用配对秩和检验或者配对t检验, 检验水准α =0.05, 采用双侧检验, 检验结果显示P≤ 0.05, 认为差异有统计学意义。培训体验报告使用Meta归类法。
2016年培训前39名新进医生均参加了视频的录制, 有2名医生因到外地参加学术交流未能参加培训后视频的录制, 为保证数据的完整有效, 该2名医生的数据被剔除, 2017年36名新进医生均参加了培训前后视频录制, 因此共有73名新进医生纳入最终样本分析。
培训前为(5分29秒± 2分6秒), 培训后为(6分51秒± 2分45秒), t=-5.759, P=0.000, 差异有统计学意义, 可认为培训后医生的问诊时间延长。
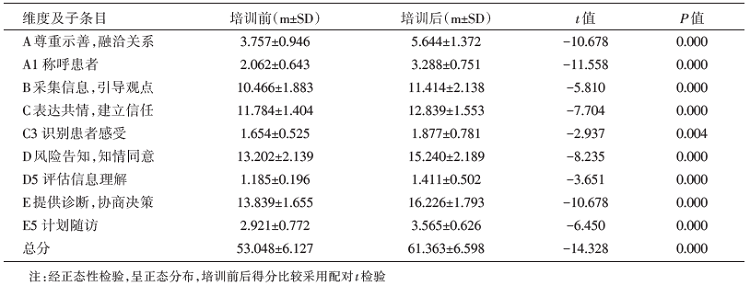
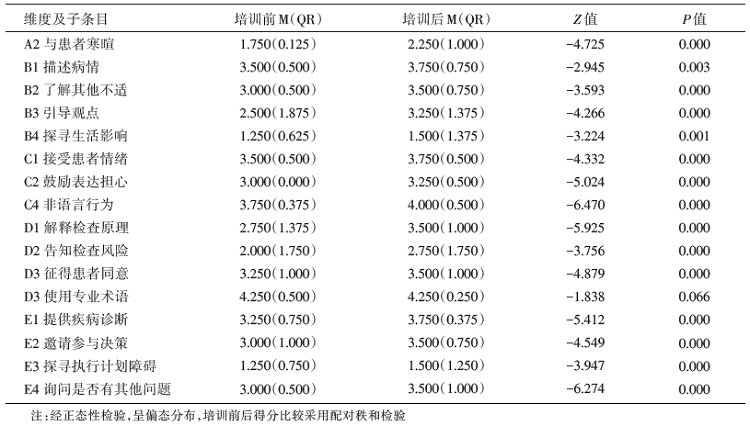
新进医生培训后总评分显著提高(t=-14.328, P=0.000), 差异有统计学意义, 可认为医生们的沟通技能经过培训有明显提高。“ 尊重示善, 融洽关系” 、“ 采集信息, 引导观点” 、“ 表达共情, 建立信任” 、“ 风险告知, 知情同意” 、“ 提供诊断, 协商决策” 五个维度的得分均有所提高, 差异均有统计学意义(P< 0.05); 子条目中除了“ 使用专业术语” , 其余的子条目差异均有统计学意义(P< 0.05), 见表3、表4。
| 表3 新进医生培训前后《“ 五习惯” 医患沟通量表》得分比较(1) |
| 表4 新进医生培训前后《“ 五习惯” 医患沟通量表》得分比较(2) |
学员培训体验报告被归类为 “ 培训收获” 、“ 印象最深刻的内容” 、“ 建议和意见” 、“ 其他评价” 四大类, 见表5。培训收获方面, 82.19%的学员对医患沟通重要性的认识得到了提高, 82.19%的学员认为自己的医患沟通知识和技能有所提高, 35.62%的学员觉得学会换位思考有助于建立良好的医患关系。培训最深刻印象主要集中在互动式教学方法, 65.75%的学员对标准化患者、角色扮演、案例讨论、情景模拟等新颖的教学方式给予了高度评价, 24.66%的学员对授课老师的专业知识和敬业精神给予了肯定。建议和意见方面, 21.92%学员建议医院领导层重视医患沟通继续教育, 把“ 五习惯” 医患沟通模式作为常规培训在全院加以推广, 10.96%学员认为可增加视频教学等互动教学环节, 提高学员参与度。41.10%的学员认为“ 五习惯” 医患沟通模式经文化调适符合我国医疗环境, 通过培训可提升医生的医患沟通技能, 建立和谐医患关系, 8.22%的学员认为问诊案例可进一步结合不同科室的临床实境或真实临床案例, 增加真实性。
| 表5 “ 五习惯” 医患沟通培训学员体验报告 |
“ 五习惯” 医患沟通模式的构建采取了德尔菲法, 得到了理想的专家意见权威程度系数(q=0.904)和指标协调系数(ω =0.732 4; 0.668 3)[19]。参加本次培训的大部分新进医生对“ 五习惯” 医患沟通模式和培训方法给予了正性评价, 并对课程设计、推广应用等提出了合理化建议, 与2014年的培训结果近似[19]。提示该模式接受程度较好, 但仍有进一步的改进空间。
《“ 五习惯” 医患沟通量表》在2014年经过了信度[(intraclass correlation coeffient, ICC)= 0.74, Kappa=0.69, P< 0.01]和效度检验(与SEGUE量表相比r=0.896, P< 0.001)[19]。本次信度检验结果仍显示量表有较高信度(2016年 ICC=0.836, P< 0.01; 2017年ICC=0.923, P< 0.01)。培训后《“ 五习惯” 医患沟通量表》的总评分明显提高, 这一结果表明新进医生的沟通技能在培训后有较大进步。本次研究结果与潘云华等[20]采用“ 四习惯” 医患沟通模式进行培训得出的结果一致, 此外, “ 四习惯” 模式在美国广泛使用, 挪威、丹麦、德国等国也将该模式应用于临床医生的继续教育, 迄今已培训万余名临床医生, 效果显著[21, 22], 提示经过文化调适后的“ 五习惯” 模式与原始“ 四习惯” 模式的培训效果接近, 均可提高受训者的医患沟通技能。同时孙乐琪[23]和周海燕等[24]开展的医患沟通专项培训课程, 经培训干预组医患沟通技能明显提高, 与本研究结果相似。
“ 使用专业术语” 培训前后没有显著性差异。这一条目在培训前后都是得分最高的, 可能的原因有以下几点: ①预设的病例比较常见, 易于理解; ②培训前后现场录像可能会使医生更加注意自己的言辞; ③标准化患者大多数接触过与临床相关的课程, 对基本的临床知识有所了解。
除了“ 使用专业术语” , 其它条目的得分在培训后均有不同程度的提高, 并且差异有统计学意义, 说明此次的医患沟通培训收到一定成效, 但是不同条目之间还存在差别。“ 与患者寒暄” 、“ 探索生活影响” 、“ 识别患者感受” 、“ 评估信息理解” 和“ 探寻执行计划障碍” , 尽管在培训后得分有所提高, 但是与其它条目相比, 得分仍然比较低, 这一研究结果与孙乐琪[23]的培训结果相似, 提示医生更关注病情, 忽略了对患者的人文关怀, 有待继续加强对这些方面的培训; “ 描述病情” 、“ 了解其他不适” 、“ 征得患者同意” 和“ 提供疾病诊断” 培训前后得分均较高, 在我国目前的临床问诊中, 这几方面内容一般都会提及, 所以分值较高符合常规医患沟通模式; “ 非语言行为” 和“ 接受患者情绪” 培训前后得分也较高, 这可能与我们现场录像有关系, 现场录像时医生可能会更加注意自己的行为, 当然也不能排除由于医疗事业的不断发展, 新一代的医生提高自身素养的意识不断提高; “ 称呼患者” 在培训前评分较低, 经培训得分明显提高, 这一条目主要是确认患者姓名, 较为容易, 培训效果较为显著; “ 解释检查原理” 和“ 告知检查风险” 在培训前评分较低, 可能是由于病例常见, 常规检查风险和治疗药物副作用相对较小, 医生忽略了对其加以解释, 经培训, 两项评分都提高; “ 邀请参与决策” 、“ 询问是否有其他问题” 和“ 计划随访” 经培训评分也有所提高。
结果显示培训后医生的问诊时间延长。Fossli Jensen等[25]运用“ 四习惯” 医患沟通模式对临床医生进行了20个小时的医患沟通技能的培训, 结果显示培训后问诊时间没有显著性的差异, 这一结果与我们的研究结果相悖。造成这一差异的原因可能是该研究是对医院所有的医生进行了培训, 其中不乏有一些是资历较深的临床医生, 经过多年的临床磨练, 他们已经形成了自身特有的沟通模式, 经过短期的培训并不能改变他们的沟通方式, 而我们培训的对象是新进医生, 他们尚未形成思维定式, 相对来说更易于接受新的理论。
欧美发达国家在临床医生的医患沟通能力培养上非常重视, 研究深入、培训模式多元化、评价体系健全。美国、英国等更是将医患沟通纳入医学教育必修课程, 且将其作为执业医生考试、临床技能考核的必考内容[26, 27]。鉴于我国医患关系的不断恶化, 有关部门及社会近年来亦开始重视医患沟通, 呼吁建立健全有效的培训机制和评价体系。如2013年国家卫生计生委等七部门联合出台的《关于建立住院医师规范化培训制度的指导意见》明确指出“ 人际沟通交流” 是重要培训内容之一。但是, 相关调查显示, 目前我国医学生医患沟通的在校教育亟待改进, 临床医生的医患沟通继续教育仍然缺乏。我们希望通过“ 五习惯” 医患沟通模式的构建和探索性应用, 为我国医患沟通继续教育提供理论和数据依据, 进而加大推广范围, 为提高临床医生的沟通、应对能力, 改善医患关系提供一条解决路径。但本研究尚存在一定的局限性, 由于时间和人力资源有限, 培训对象仅限于本院的新进医生, 培训效果没有与其他在院医生和其它医院比较, 希望在以后的研究中逐步完善。
The authors have declared that no competing interests exist.
| [1] |
|
| [2] |
|
| [3] |
|
| [4] |
|
| [5] |
|
| [6] |
|
| [7] |
|
| [8] |
|
| [9] |
|
| [10] |
|
| [11] |
|
| [12] |
|
| [13] |
|
| [14] |
|
| [15] |
|
| [16] |
|
| [17] |
|
| [18] |
|
| [19] |
|
| [20] |
|
| [21] |
|
| [22] |
|
| [23] |
|
| [24] |
|
| [25] |
|
| [26] |
|
| [27] |
|