| 陈治宇,博士,复旦大学附属肿瘤医院肿瘤内科主任医师,硕士生导师。主要研究领域为消化道恶性肿瘤内科治疗,包括转移性结直肠癌转化治疗、靶向治疗以及耐药机制等方面,且专注于消化道少见肿瘤,如胃肠道间质瘤、神经内分泌肿瘤等的内科治疗。现为中国临床肿瘤学会(CSCO)神经内分泌肿瘤专家委员会委员、CSCO胃肠间质瘤专家委员会委员、中国抗癌协会整合肿瘤学分会委员、中国医疗保健国际交流促进会神经内分泌肿瘤分会(CNETS)委员、中国研究型医院学会(CRHA)精准医学与肿瘤MDT专业委员会常务委员、上海市抗癌协会大肠癌专业委员会委员、中国抗癌协会胰腺癌专业委员会神经内分泌肿瘤学组(CSNET)委员等。作为第一负责人承担省部级课题三项。先后在《Br J Cancer》、《Eur J Surg Oncol》、《中华肿瘤杂志》、《中华胃肠外科杂志》等国内外期刊上发表论文20余篇。 |
Overman MJ, Lonardi S, Wong KYM, et al. Durable clinical benefit with nivolumab plus ipilimumab in DNA mismatch repair-deficient/microsatellite instability-high metastatic colorectal cancer[J]. J Clin Oncol, 2018, 36(8):773-779.
1b。
结直肠癌是全球癌症相关死亡的主要原因, 转移性结直肠癌(metastatic colorectal cancer, mCRC)患者的5年生存率仅14%。其中, 微卫星高度不稳定(microsatellite instability-high, MSI-H)/错配修复基因缺陷(mismatch repair-deficient, dMMR)型结直肠癌是一类独特的肠癌类型, 在晚期肠癌中约占5%。与微卫星稳定(microsatellite stability, MSS)/错配修复基因正常(mismatch repair-proficient, pMMR)的肠癌相比, 该类型的肠癌对常规化疗不敏感, 预后较差。免疫治疗为这类患者带来了新的转机, 目前已公认MSI-H/dMMR型结直肠癌携带高突变负荷, 是适于免疫治疗的瘤种。在之前的研究中, 纳武利尤单抗为MSI-H/dMMR型mCRC患者带来了显著的临床获益, 客观缓解率(objective response rate, ORR)31%, 疾病控制率(disease control rate, DCR)69%, 1年总生存率73%。
纳武利尤单抗和伊匹木单抗分别为程序性死亡受体-1(programmed cell death 1, PD-1)和细胞毒性T淋巴细胞相关抗原4(cytotoxic T lymphocyte-associated antigen-4, CTLA-4)抑制剂, 两者联合具有协同作用机制, 可以更好地实现抗肿瘤免疫。本研究旨在评估纳武利尤单抗联合伊匹木单抗治疗MSI-H/dMMR型mCRC的疗效和安全性。
• 研究条件:包括美国、意大利等全球8个国家, 共28个研究中心参与的国际多中心临床试验(NCT02060188)。
• 研究起止时间:2015年5月-2016年9月。
• 研究方法:多中心, 开放标签的Ⅱ 期研究。
• 研究对象:经组织学确诊的复发型CRC或mCRC患者, 检测确认患者为dMMR和/或MSI-H型。患者既往需接受过系统性的氟尿嘧啶+奥沙利铂或伊立替康治疗。
• 干预措施:入组患者接受纳武利尤单抗3 mg/kg+伊匹木单抗1 mg/kg, q3w, 4个周期治疗后序贯纳武利尤单抗3 mg/kg, q2w治疗直至疾病进展, 因不良事件停药, 死亡, 患者要求出组或研究结束。干预措施见图1。
• 评价指标:主要研究终点包括研究者评估的ORR, 为经实体瘤疗效评价(Response Evaluation Criteria in Solid Tumors, RECIST)1.1标准评价完全缓解(complete response, CR)或部分缓解(partial response, PR); 次要研究终点包括独立评估委员会评估的ORR和DCR[CR或PR或≥ 12周的疾病稳定(stable disease, SD)]; 其他研究终点包括安全性和耐受性, 无进展生存期(progression-free survival, PFS), 总生存期(overall survival, OS)等。
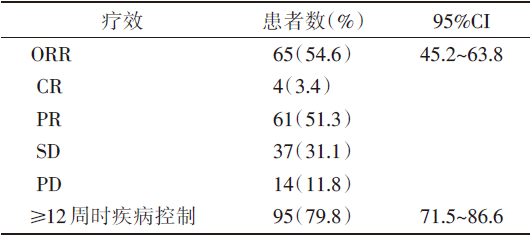
研究共入组119例MSI-H/dMMR型mCRC患者, 中位随访13.4个月(9~25个月)。研究者评估的ORR为54.6%[95%可信区间(confidence interval, CI)45.2~63.8], 其中, CR达3.4%, PR达51.3%。研究者评估的疗效指标见表1。
| 表1 研究者评估的疗效指标 |
安全性方面, 大部分不良事件(adverse event, AE)为1~2度, 3~4度AE发生率为32%, 且可控, 而因为药物相关性AE延迟治疗的比例为13%, 没有发生治疗相关死亡事件。
免疫治疗开启了MSI-H/dMMR型mCRC患者治疗的新时代, 给这类患者的治疗带来显着进展, 然而如何进一步提高免疫治疗的疗效, 仍然值得探索。纳武利尤单抗+伊匹木单抗联合方案有协同效应, 可以促进T细胞的抗肿瘤活性。这是迄今为止最大样本量的接受免疫治疗的MSI-H/dMMR型mCRC患者队列, 对比纳武利尤单抗单药方案, 纳武利尤单抗+伊匹木单抗联合方案显示出更高的临床获益率, 且安全性可控制。纳武利尤单抗+伊匹木单抗联合方案有望成为MSI-H/dMMR型mCRC患者新的标准治疗方案。
转移性结直肠癌(mCRC)免疫治疗始于2015年发表的KEYNOTE-016临床研究, MSI-H/dMMR结直肠癌或非结直肠癌从PD-1单克隆抗体(帕博利珠单抗)治疗中获得了惊人的疗效, 标准治疗失败的mCRC患者ORR达到57%[1]。尽管携带MSI-H/dMMR的mCRC患者只占mCRC中不到5%的比例, 但在标准化疗或联合靶向治疗失败的患者中, 帕博利珠单抗单药有效率可达到33%, 中位无进展生存期(median progression-free survival, mPFS)为2.3~4.1个月, 中位总生存期(overall survival, OS)长达31.4个月以上[2]。纳武利尤单抗单药在类似的患者人群中ORR为31%, mPFS为14.3个月, 1年总生存率为73%[3]。今年美国临床肿瘤学会(American Society of Clinical Oncology, ASCO)年会公布了转移性MSI-H/dMMR患者Ⅲ 期随机对照临床研究KEYNOTE-177的初步结果[4], 以单药帕博利珠单抗组16.5个月的mPFS对照标准治疗组的8.2个月, ORR分别为43.8%和33.1%, 且以更低的3度以上治疗相关不良事件(treatment related adverse event, TRAE)发生率22%对照66%, 完胜目前以化疗或者化疗联合靶向治疗的标准治疗, 并已取代后者作为此类患者新的治疗标准。
CheckMate-142研究是一项多臂、多线、免疫治疗单药或联合治疗的Ⅱ 期非随机多中心研究, 该研究初始入组时包括了MSI-H和非MSI-H两大队列的mCRC患者, 且以前者为主。2017年在《Lancet Oncol》中已经报告了MSI-H患者中单药纳武利尤单抗的临床疗效[3]。本文献报告的是在MSI-H患者中二线以上采用纳武利尤单抗联合CTLA-4抑制剂伊匹木单抗双免疫联合治疗队列的疗效及安全性。本研究队列共纳入119例患者, 因免疫联合治疗初次在mCRC中进行, 故采用Simon二阶段研究设计。研究结果非常令人鼓舞, 中位随访期13.4个月时, 54.6%的患者获得PR, 3%获得CR, 12周DCR为80%, 9个月和12个月的无进展生存率分别为76%及71%, 总生存率为87%和85%, 疗效和PD-L1表达、BRAF/RAS突变状态、林奇综合征病史无明显相关性。32%的患者发生了3度以上TRAE, 其中严重不良事件(serious adverse event, SAE)为23%。患者报告的结局(patient reported outcomes, PROs)包括症状、功能以及生活质量的各项参数都有明显改善。随后于2019年公布的25.4个月随访结果显示, ORR提高到58%, CR提高为6%, DCR为81%, 24个月的无进展生存率和总生存率为60%和74%, 特别是获得CR者2年总生存率为96%[5]。尽管随访期从13个月延长到25个月, 然而双免疫联合治疗仍然显示出持久的临床获益。在双免疫联合治疗比较担忧的治疗相关毒性方面, 也显示出相对较好的耐受性, 大部分AE都是1~2度, 3~4度AE发生率为32%, 因为毒性治疗延迟的比例为13%, 没有治疗相关的死亡[6]。
除二线治疗的双免疫联合研究之外, 在CheckMate-142研究中, 还有一组双免疫治疗的一线治疗队列。45例患者采用纳武利尤单抗联合低剂量伊匹木单抗, 2020年ASCO年会中报告的结果显示双免疫联合一线治疗的ORR达到69%, DCR为84%, 1年、2年和3年的无进展生存率分别为76%、76%和74%, 总生存率分别为84%、82%和79%。此结果说明在双免疫联合治疗1年之后, 临床疗效达到了稳定的平台期, 且治疗效应持续时间长达3年之久[7]。
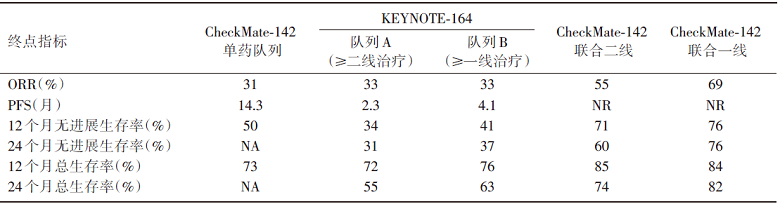
因此, 抗PD-1及抗CTLA-4单抗的强强联合, 彰显免疫治疗之间机制互补、疗效持久的特性。在MSI-H/dMMR的mCRC患者二线及以上治疗中, 和抗PD-1单抗单药治疗进行非直接比较, 双免疫联合55%的ORR, 明显高于纳武利尤单抗31%(CheckMate-142研究单药队列)和帕博利珠单抗33%(KEYNOTE-164研究)的ORR。1年的无进展生存率及总生存率分别为71%和85%, 亦明显优于两项单药临床研究中的结果(具体见表2)。根据RAS或BRAF基因突变状态的亚组分析发现, CheckMate-142研究中纳武利尤单抗单药在KRAS突变、BRAF突变和KRAS/BRAF野生型ORR分别为27%、25%和41%; KEYNOTE-164研究中RAS突变、BRAF突变分别为队列A(≥ 二线治疗)的37%和55%和队列B(≥ 一线治疗)的36%和20%, 而本研究中KRAS突变、BRAF突变和KRAS/BRAF野生型ORR分别为57%、55%和55%。在RAS突变亚组中, 双免疫联合的ORR似乎高于单药治疗, 在一定的程度上预示双免疫联合可能克服单药在同时具有RAS突变的MSI-H/dMMR患者中对抗PD-1治疗的先天耐受性[2, 3]。
| 表2 MSI-H/dMMR的mCRC患者中免疫治疗单药和联合之间的疗效研究间比较 |
免疫治疗在推动多种实体瘤疗效革命性变革的同时, 治疗毒性也不容忽视, 特别是双免疫联合的不良反应。免疫治疗相关性心肌炎和肺炎引起治疗相关性死亡的报告亦不罕见[8]。在恶性黑色素瘤双免疫联合治疗的研究中, 3/4度TRAE的发生率在54%~69%[9, 10], 联合治疗的毒性和抗CTLA-4单抗的剂量水平和应用频率似乎具有较为明确的相关性, 在CheckMate-142研究的MSS队列中, 双免疫联合也探索了不同剂量组合的安全性评价, 纳武利尤单抗 1 mg/kg+伊匹木单抗 3 mg/kg的3/4度TRAE发生率为70%, 而纳武利尤单抗 3 mg/kg+伊匹木单抗 1 mg/kg的3/4度TRAE发生率仅为30%。而在本研究中, 双免疫联合的3/4度TRAE为32%, 13%的患者因为药物相关AE导致治疗中断, 相比于CheckMate-142单药治疗的3/4度TRAE为20%, 7%的患者因为药物相关AE导致治疗中断, KEYNOTE-164研究中3/4度TRAE为14.5%, 4.8%的患者因为药物相关AE导致治疗中断; 而在CheckMate-142研究双免疫治疗的一线队列中, 3/4度TRAE为22%, 7%的患者因为药物相关AE导致治疗中断, 和二线治疗队列安全性非常类似。值得注意的是, KEYNOTE-177研究报告的3/4度TRAE为22%, 10%的患者因为AE导致治疗中断。因此, 双免疫联合治疗MSI-H/dMMR的mCRC患者, 整体治疗相关毒性可控, 且因毒性导致的治疗中断比例维持在较低水平, 和其他实体瘤中双免疫联合甚至是帕博利珠单抗单药治疗具有可比的安全性。
造就CheckMate-142研究中双免疫联合强大而持久的临床疗效, 其实是依赖于抗PD-1和抗CTLA-4联合中的协同效应。作用的机制可能在于以下几方面:(1)同为免疫检查点, CTLA-4和PD-1分子在免疫活化过程中的不同阶段发挥作用, CTLA-4主要在抗原识别、T细胞激活的早期阶段发挥作用, 效应部位在淋巴组织和肿瘤组织, PD-1和配体的结合往往发生在T细胞活化后, 起到阻止效应性T细胞发挥特异性免疫功能, 作用部位主要在肿瘤组织, 两者联合产生明显的协同效应, 双免疫联合治疗已在恶性黑色素瘤、肾癌、胸膜间皮瘤、肝细胞肝癌以及非小细胞肺癌中显示出优于单用抗PD-1治疗的疗效, 并得到美国FDA批准; (2)T调节细胞(regulatory T cell, Treg)表面高表达CTLA-4, 抗CTLA-4单抗通过抗体依赖的细胞介导的细胞毒性及抗体依赖的细胞吞噬作用可诱导肿瘤部位的Treg细胞耗竭, 使得肿瘤免疫微环境正常化; (3)在MSI-H/dMMR的mCRC患者中, 由于错配修复基因缺陷往往是结直肠癌发生、发展、浸润、转移过程中的早期分子事件, 新生肿瘤抗原负荷高, 作为免疫原性长期刺激机体产生特异性抗肿瘤免疫, 且CTLA-4和PD-1可同时高表达于肿瘤细胞, 因此双免疫联合治疗可获得持续的抗肿瘤免疫疗效[11, 12, 13]。
尽管和单药治疗相比, 联合免疫治疗显示出更佳的疗效和良好的安全性管理, 但由于研究本身的天然缺陷-非随机、非对照、二阶段设计的Ⅱ 期单一队列, 而且研究的样本量相对较小, 研究间非直接比较难以提供强有力的循证医学依据证实双免疫联合在二线治疗中优于PD-1抑制剂单药, 因此在未来的临床实践中, 需要设计严谨且优化的Ⅲ 期头对头随机对照研究, 证实双免疫联合优于目前的标准治疗或者PD-1抑制剂单药, 治疗相关毒性方面易于管理, 并且在PROs的各项指标体现出“ 以人为本” 的优势, 方能真正成为新的标准治疗选择。
| [1] |
|
| [2] |
|
| [3] |
|
| [4] |
|
| [5] |
|
| [6] |
|
| [7] |
|
| [8] |
|
| [9] |
|
| [10] |
|
| [11] |
|
| [12] |
|
| [13] |
|