作者简介:
郭玉萍(1976- ),女,广东惠州人,医学学士,副主任医师,研究方向为小器官超声诊断。
目的 对HER-2过表达型及基底样型雌激素受体(estrogen receptor,ER)阴性乳腺癌新辅助化疗(neoadjuvant chemotherapy,NAC)前后声像图进行回顾性分析,探讨超声对ER阴性乳腺癌NAC早、中、后期疗效评估的价值。方法 对HER-2过表达型48例、基底样型41例,共89例ER阴性患者进行NAC前后超声动态监测,以术后病理结果分组织学显著反应组和组织学非显著反应组,回顾性分析NAC前及NAC早、中、后期声像图变化。结果 HER-2过表达型与基底样型ER阴性乳腺癌NAC总有效率分别为75.0%、53.66%,差异有统计学意义( P<0.05)。在HER-2过表达型中病灶最大径缩小率、病灶内部血流变化等参数可用于NAC早、中、后期疗效评估(均 P<0.05),病灶二维图像特征变化可用于NAC早期疗效评估( P<0.05)。在基底样型中病灶最大径缩小率可用于NAC早、中期疗效评估(均 P<0.05),病灶内部血流变化可用于NAC中、后期疗效评估(均 P<0.05),病灶二维图像特征变化可用于NAC早期疗效评估( P<0.05)。实时组织超声弹性评分变化对ER阴性乳腺癌在NAC前后无统计学差异(均 P>0.05)。结论 超声能通过动态观察NAC前后病灶最大径、内部血流、二维图像特征等参数的变化对HER-2过表达型及基底样型ER阴性乳腺癌在NAC早、中、后期作出较为准确的疗效评估;NAC早、中、后期HER-2过表达型与基底样型评估疗效的参数存在差异,因此对ER阴性乳腺癌NAC疗效评估需结合分子分型考虑,才能进一步提高NAC不同时期超声评估的准确性。
Objective To retrospectively analyze the changes of sonogram before and after neoadjuvant chemotherapy(NAC) for estrogen receptor(ER) negative breast cancer, and to explore the value of ultrasound in evaluating the efficacy of NAC in early, middle and late stages.Methods 89 patients with ER negative surface type(48 cases with HER-2 overexpression type and 41 cases with basal-like type)were subjected to dynamic ultrasonic monitoring before and after NAC, and were divided into major histological response group and non-major histological response group according to the postoperative pathological results, retrospectively analyzed the changes of sonogram before NAC and NAC in early,middle and late stages.Results The total NAC response rates of patients with HER-2 over expression type and basal-like type were 75.0% and 53.66%, respectively, with significant differences ( P<0.05). In the HER-2 overexpression type, the reduction rate of maximum diameter,internal blood flow were statistically significant differences in the early, middle and late stages of NAC (all P<0.05) and two-dimensional image characteristics change in the early stage of NAC ( P<0.05). In the basal-like type, the reduction rate of maximum diameter was statistically significant differences in the early and middle stages of NAC (all P<0.05), internal blood flow in the middle and late stages (all P<0.05) and two-dimensional image characteristics change in the early stage ( P<0.05). Real-time tissue elastography score before and after the change in the NAC was not statistical difference ( P>0.05).Conclusions Ultrasound can accurately evaluate the efficacy of ER negative breast cancer after NAC by dynamically observing the changes of the maximum diameter of the lesion, internal blood flow, two-dimensional image characteristics, before and after NAC. The changes of indicators of efficacy evaluation of HER-2 overexpression type and basal-like type were not consistent, so the accuracy of evaluation could be further improved by combining the consideration of molecular typing of breast cancer in ultrasonic evaluation.
乳腺癌可分为雌激素受体(estrogen receptor, ER)阳性及ER阴性两大分子类型, ER阴性包括HER-2过表达型及基底样型[1]。本文选取相同病理类型乳腺癌(非特殊型浸润性乳腺癌)、分子分型为HER-2过表达型或基底样型患者为研究对象, 回顾性分析其新辅助化疗(neoadjuvant chemotherapy, NAC)前后病灶声像图变化, 探讨超声对ER阴性乳腺癌NAC早、中、后期疗效评估的价值。
回顾性分析2016年6月至2020年4月广东省人民医院病理确诊为非特殊型浸润性乳腺癌、分子分型为HER-2过表达型或基底样型共89例患者的临床资料, 均为女性, 年龄29~70岁, 平均49.3± 10.2岁。纳入标准:临床治疗予NAC方案, 在规定超声动态监测时间内进行检查, 完成≥ 6个周期治疗后接受乳腺癌外科手术治疗者。排除标准:超声检查前已接受肿块穿刺活检或抗肿瘤治疗者; 未接受乳腺癌外科手术治疗者。
采用日立公司Hitachi Vision900、Prerrus彩色超声诊断仪, 线阵探头(型号EUP-L74M), 频率6~13 MHz。患者取仰卧位, 双臂上举充分暴露乳房, 以乳头为中心做轮辐状扫查, 无检查盲区, 还包括乳晕、腋下、胸骨旁及锁骨上下区域。记录化疗前后肿块的大小、形态、边缘、方位、内部回声、后方回声、钙化、血流、实时组织超声弹性(real-time tissue elastography, RTE)评分及淋巴结的变化。
根据超声乳腺成像报告及数据分析系统(Breast Imaging Reporting and Data System, BI-RADS)标准测量肿瘤最大径; 对于多发病灶, 仅对体积最大者进行比较; 单发病灶化疗后分散为多个, 以各小灶最大径之和作为比较。根据BI-RADS分类内容标准分析病灶的形状、边界、边缘、内部及后方回声、钙化、周围组织改变, 超声动态监测期间上述指标≥ 2个发生变化定义为病灶二维图像特征有变化。按Adler方法将血流信号分0~Ⅲ 级, Ⅱ 、Ⅲ 级为多血流, I级为少血流, 0级为无血流。NAC前后病灶均为无血流, 不予判断; 血流由多变少判断为有效, 其余判断为无效。RTE评分采用半定量5分法[2], 1~3分为低评分, 4~5分为高评分。图像质量控制标准[3, 4]:①病灶的大小≤ 3 cm为宜; ②病灶距体表> 0.3 cm; ③病灶周围要有足够的正常组织作对比; ④压放指数控制在3~4之间, 图像稳定持续3~4秒, 多次动态观察。NAC前后评分由高变低判断为有效, 其余判断为无效。
①NAC前(NACPre):肿瘤空芯针穿刺前7天内; ②NAC早期(NACEarly):第3化疗周期开始前3天内; ③NAC中期(NACMid):第5化疗周期开始前3天内; ④NAC后期(NACLate):完成化疗周期(≥ 6次)、外科手术治疗前3天内。
HER-2过表达型:4周期TC(多西他赛+卡铂)+2周期TH(多西他赛+曲妥珠单抗)方案。基底样型:8周期EC(表柔比星+环磷酰胺)或6周期TC(多西他赛+卡铂)方案。
采用Miller-Payne分级系统[5]结果分为组织学显著反应组(major histological response, MHR)和组织学非显著反应组(non-major histological response, NMHR), 1~3级为NMHR组, 4~5级为MHR组。所有病理切片由一位具有5年以上乳腺病理学经验的高年资病理科医师读片。
应用SPSS 20.0软件进行统计学分析, 计数资料用率或构成比表示, 组间比较采用四格表或行× 列表χ 2检验, 以P< 0.05为差异有统计学意义。当n< 40或T< 1时, 采用Fisher精确检验。
89例ER阴性非特殊型浸润性乳腺癌分为HER-2过表达型48例、基底样型41例; 跟据NAC后病理结果分MHR组及NMHR组。HER-2过表达型与基底样型NAC总有效率分别为75.0%(36/48)、53.66%(22/41), 差异有统计学意义(χ 2值=4.437, P=0.035)。
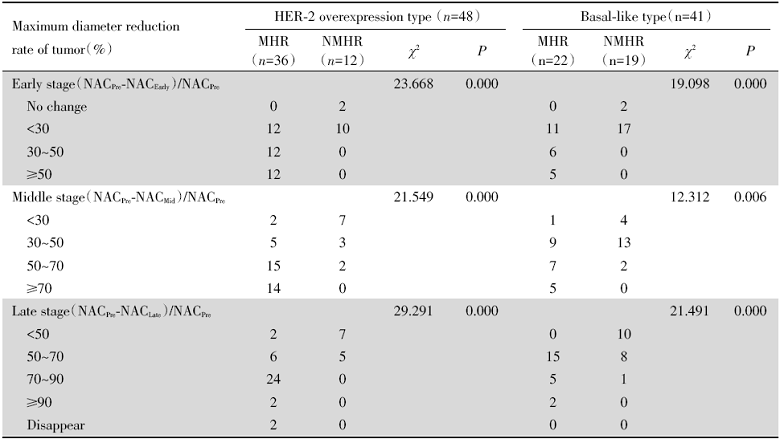
HER-2过表达型及基底样型的MHR组与NMHR组最大径缩小率在NAC早、中、后期均有统计学差异(均P< 0.05)(见表1, 图1、2)。HER-2过表达型MHR组在NAC后期最大径缩小率≥ 70%者28例(77.78%), 基底样型7例(31.82 %), 差异有统计学意义(χ 2值=12.053, P=0.001)。
| 表1 HER-2过表达型与基底样型乳腺癌NAC前后病灶最大径变化情况 Tab.1 The changes of the maximum diameter before and after NAC in breast cancer with HER-2 overexpression type and basal-like type |
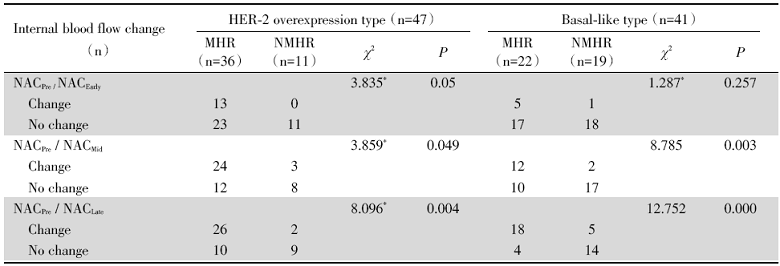
47例(除去1例无法评估)HER-2过表达型MHR组与NMHR组病灶内部血流变化在NAC早、中、后期均有统计学差异(均P< 0.05)。41例基底样型MHR组与NMHR组病灶内部血流变化在NAC中、后期有统计学差异(均P< 0.05), 早期无差异(P> 0.05)(见表2)。两者MHR组表现为血流由多变少, NMHR组以血流无变化多见。
| 表2 HER-2过表达型与基底样型乳腺癌NAC前后病灶内部血流变化情况 Tab.2 The changes of the internal blood flow before and after NAC in breast cancer with HER-2 overexpression type and basal-like type |
HER-2过表达型及基底样型MHR组与NMHR组病灶二维图像特征变化在NAC早期有统计学差异(均P< 0.05), 疗效佳者在早期即出现图像变化(见表3)。14例HER-2过表达型、19例基底样型共33例原发病灶最大径≤ 3 cm在NAC前后予RTE评分, MHR组与NMHR组均无统计学差异(均P> 0.05)。
| 表3 HER-2过表达型及基底样型乳腺癌NAC前后病灶二维图像特征变化 Tab.3 The changes of the two-dimensional image characteristics before and after NAC in breast cancer with HER-2 overexpression type and basal-like type |
NAC前89例患者中33例(19例HER-2过表达型、14例基底样型)予前哨淋巴结活检, 超声诊断阳性28例、阴性5例, 病理诊断阳性33例、阴性0例, 超声诊断淋巴结转移阳性预测值100%(28/28), 阴性预测值0%(0/5)。NAC后89例患者(48例HER-2过表达型、41例基底样型)予前哨淋巴结活检和(或)腋窝淋巴结清扫, 术前超声诊断阳性27例、阴性62例, 术后病理诊断阳性10例、阴性79例, 超声诊断淋巴结转移阳性预测值37.04%(10/27), 阴性预测值100%(62/62)。
准确的NAC疗效评估在临床治疗、预后判断及科研等方面都起着至关重要的作用, 目前多采用影像学手段进行评估[6, 7, 8]。实体瘤疗效评估标准(Response Evaluation Criteria in Solid Tumors, RECIST)是国际上公认影像学评价NAC的疗效标准, 本研究中89例ER阴性乳腺癌病灶最大径缩小率在MHR组与NMHR组有统计学差异, 证实了通过观察病灶最大径变化可以有效评估NAC疗效。NAC前, 即使同一病理类型, 但不同分子分型的乳腺癌肿块超声表现是有其特征性的[9], 因此NAC治疗后的声像图变化亦会存在差异。我们发现HER-2过表达型与基底样型MHR组虽然都在NAC早期即出现肿块缩小, 但在NAC后期肿块最大径缩小率≥ 70%者HER-2过表达型有28例, 而基底样型仅有7例, 大部分尚有“ 病灶” 残留, 虽然这些声像图上表现为异常回声的残留“ 病灶” 术后病理证实为化疗后纤维化组织, 并非真正的癌灶。我们研究的结果显示基底样型较HER-2过表达型更容易出现这种纤维化组织残留, 因此病灶最大径缩小率不适用于基底样型NAC后期疗效评估。
本研究中HER-2过表达型及基底样型乳腺癌病灶内部血流变化在NAC前后, MHR组与NMHR组有统计学差异, 表现为MHR组血流由多变少, NMHR组以无变化多见, 因此观察病灶内部血流变化亦是评估NAC疗效的另一个有意义的参数指标。需要注意的是基底样型MHR组与NMHR组病灶内部血流变化在NAC中、后期才有差异, 早期并无差异。
李蔓英等[10]认为二维图像特征对预测NAC效果的价值有限, 然而本研究中HER-2过表达型及基底样型乳腺癌肿块二维图像特征变化MHR组与NMHR组在NAC早期是有统计学差异的, MHR组病灶在NAC早期即出现图像特征变化, NMHR组则在NAC中期之后才出现变化, 主要表现为:病灶由平行位变成垂直位, 边缘由清晰变模糊, 形态由规则变不规则。我们对HER-2过表达型或基底样型原发病灶最大径≤ 3 cm者(共33例)在NAC前、后予RTE评分, 结果MHR组与NMHR组均无统计学差异。
HER-2过表达型及基底样型MHR组在NAC后期淋巴结转阴率达100%, 因此我们亦可以通过观察淋巴结前后变化来辅助判断NAC疗效。
病灶最大径缩小率、病灶内部血流变化、二维图像特征变化、腋窝淋巴结转阴等都是可以用于评价ER阴性乳腺癌NAC疗效的有统计学意义的超声参数指标, 二维图像特征变化可用于NAC早期疗效评估。对于HER-2过表达型, 最大径缩小率、内部血流变化等指标可用于NAC早、中、后期疗效评估; 对于基底样型, 病灶内部血流变化不适用于NAC早期疗效评估, 最大径缩小率则不适用于NAC后期评估。总之, 不同分子分型的非特殊型浸润性乳腺癌在NAC前病灶声像图特征有差异, NAC后亦存在有差异, 在评估NAC疗效时需结合肿瘤分子分型对超声指标变化进行分析, 才能更进一步提高超声对ER阴性乳腺癌NAC早、中、后期疗效判断的准确性。
| [1] |
|
| [2] |
|
| [3] |
|
| [4] |
|
| [5] |
|
| [6] |
|
| [7] |
|
| [8] |
|
| [9] |
|
| [10] |
|