作者简介:
卢红莲(1995-),女,四川华蓥人,硕士研究生,主要研究方向为EGFR突变非小细胞肺癌。
[编者按] 肺癌异质性较强, 诊治难度大, 不同地区诊疗水平差异大。为进一步提高广东省内肺癌诊疗水平, 由广东省医学会肺部肿瘤学分会及广东省临床试验协会/中国胸部肿瘤研究协作组(GACT/CTONG)牵头, 筹办广东省内地区肺癌大会诊, 即“ 广东大会诊” , 由学会委员组成的专家会诊团队, 每个月定期对广东省内不同地区、不同单位提供的肺癌难诊难治病例进行多学科会诊, 通过联合肿瘤内科、肿瘤外科、放疗科、介入科、病理科以及其他相关科室对患者病情进行综合评估, 解决实际诊疗难题, 我刊特在“ 循证病例讨论” 栏目收录部分“ 广东大会诊” 典型病例, 以期更好的将专家会诊团队的诊治经验记录并传播出去, 供广大医务工作者参考。
患者, 男性, 70岁, 吸烟指数40包年, 无肿瘤家族史, 目前体能评分(performance status, PS)为1分。目前诊断:右中肺淋巴上皮瘤样癌rT0N0M1c(单发脑、脑膜)Ⅳ B期。
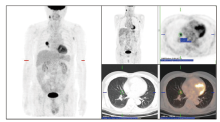
患者2018年9月因“ 咳嗽” 就诊, 行胸部CT提示右中肺肿物。2018-10-22于广东省人民医院行PET/CT, 影像见图1, 提示:右肺中叶类圆形结节, 大小为13× 11 mm; 叶间及周围区肿大淋巴结, 大小约28× 21 mm, 考虑右中肺癌并叶间淋巴结转移。
2018-11-02于广东省人民医院肺二科行手术治疗, 术中冰冻提示中下叶间淋巴结转移, 后行右中下肺叶切除+肺门纵隔淋巴结清扫术。术后病理示其余清扫淋巴结未见癌转移。术后诊断:右中肺淋巴上皮瘤样癌pT1bN1M0Ⅱ B期。基因检测:表皮生长因子受体(epidermal growth factor receptor, EGFR)野生型, [突变扩增阻滞系统(amplification refractory mutation system, ARMS)]阴性; 间变性淋巴瘤激酶(anaplastic lymphoma kinase, ALK)(D5F3)阴性; 程序性死亡配体1(programmed death ligand 1, PD-L1)(22C3)[肿瘤细胞(tumor cell, TC):20%+]。患者拒绝术后辅助治疗, 定期随访。
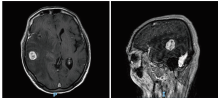
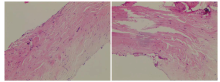
2021年7月患者出现左侧肢体乏力, 症状逐渐加重。2021-07-18行头部CT提示脑转移; 2021-07-23行头颅MR示右侧颞叶病灶, 水肿明显, 伴中线移位, 考虑转移瘤(见图2)。评价肿瘤进展, 无病生存期(disease free survival, DFS)为33月。入院后查体:PS=3分, 反应迟钝, 左侧肢体肌力4级。行胸+全腹CT增强检查未见明确进展证据, 支气管镜检查未见新生物。予脱水治疗后PS=2分, 神经外科会诊后建议手术切除右颞叶病灶。2021-07-27行腰椎穿刺术, 病理示:脑脊液(cerebrospinal fluid, CSF)发现癌细胞。2021-08-06于广东省人民医院神经外科行右颞叶开颅肿瘤切除术, 术后病理示:(右颞叶转移瘤)转移性淋巴上皮瘤样癌, 见图3; (硬脑膜组织)未见恶性证据, 见图4。PD-L1(22C3)肿瘤细胞阳性比例分数(tumor cell proportion score, TPS)=60%。基因检测结果显示, 硬脑膜组织和脑转移瘤:EGFR H835L突变阳性; CSF循环肿瘤DNA(circulating tumor DNA, ctDNA):未检测到肿瘤相关突变; 外周血分子残留病灶(molecular residual disease, MRD):阴性。
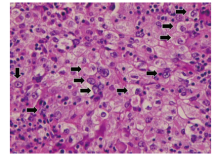 | 图3 脑转移瘤HE染色片 注:箭头所指为部分肿瘤细胞Fig.3 Hematoxylin-Eosin staining of brain metastasis tumor Note: The arrows pointed to a part of cancer cells |
病史小结:患者老年男性, PS=1分。目前诊断:右中肺淋巴上皮瘤样癌rT0N0M1c(单发脑、脑膜)Ⅳ B期。病例特点:(1)右中肺淋巴上皮瘤样癌术后, 脑转移合并脑膜转移, 开颅手术病理组织EGFR H835L(+), MRD(-)。(2)CSF发现癌细胞, CSF ctDNA(-); 硬脑膜组织未见恶性证据, 硬脑膜组织EGFR H835L(+), 颅内肿瘤病灶完整切除。患者诊治时间轴见图5。
孙浩(广东省人民医院肺一科住院医师):汇报病史(略), 提出讨论要点:下一步诊疗计划。科室意见:全脑放疗。理由:(1)尽管CSF ctDNA阴性, 脑脊液找到癌细胞仍然认定为脑膜转移; (2)淋巴上皮瘤样癌, 合并EGFRH835L(+), 缺乏充分靶向治疗证据; (3)外周血MRD阴性, 可考虑暂不予以全身治疗。
周清(广东省人民医院肺三科主任医师, 大会诊主持人):脑膜转移在影像学上的诊断存在困难, 首先请影像科李景雷主任介绍一下这个病例的影像学特征。
李景雷(广东省人民医院影像科副主任医师):首先, 脑转移。该患者的脑转移影像学特征在头颅MR表现得比较典型:小病灶大水肿, 占位效应非常明显。所以该患者考虑神经外科手术切除是非常合理的, 因为可能存在脑疝的风险。其次, 脑膜转移。头颅MR增强压水相序列是观察脑膜转移最好的序列。正常情况下, 软脑膜是不显示的, 但如果显示, 那就需要考虑该患者是否存在脑膜转移。但是该患者术前行头颅MR检查时无法保持头部稳定, 造成比较明显的运动伪影, 判断起来可信度会下降。患者术后的头颅MR正好缺少了增强压水相序列, 建议再补充一次术后头颅MR协助诊断软脑膜转移。
周清:感谢李主任, 本病例的病理和NGS结果存在不一致的情况, 我们请颜黎栩主任谈谈对此有何看法。
颜黎栩(广东省人民医院病理科副主任医师):该患者的脑转移瘤的手术标本在镜下可以明确地观察到肿瘤细胞, 结合形态学和免疫组化, 符合淋巴上皮瘤样癌的诊断。本院的硬脑膜病理切片未发现肿瘤细胞和可疑细胞, 但硬脑膜组织送检第三方的基因检测报告提示存在肿瘤相关阳性突变。我们进一步调阅了送检第三方的蜡块标本, 制作一张HE切片, 仍未发现肿瘤细胞。但在送检第三方的NGS质控报告中明确写道肿瘤细胞含量小于10%, 说明应该是存在肿瘤细胞, 这提示可能用于做质控的那一张切片应该是有肿瘤细胞的, 必要时可联系第三方调阅该切片。此外, 脑脊液中找到癌细胞, 结合我院梅平主任复阅意见, 这是一例典型的淋巴上皮瘤样癌细胞。所以总体而言, 脑转移瘤确认是淋巴上皮瘤样癌; 硬脑膜病理标本并未发现肿瘤细胞, 但不排除用于提取DNA的切片里含有肿瘤细胞; 脑脊液中确实找到了淋巴上皮瘤样癌细胞。
杨浩贤(中山大学肿瘤防治中心胸外科主任医师):患者发现脑转移瘤后, 神经系统的症状非常严重, 脑水肿严重, 中线已偏移, 所以手术治疗是十分有必要的。而患者目前诊断为Ⅳ 期, 需要后续的全身治疗。至于是化疗还是靶向治疗, 需要听取内科专家的意见。
乔贵宾(广东省人民医院胸外科主任医师):这个患者十分特别, 脑脊液检查发现了癌细胞, 但是手术和影像均未发现脑膜转移。脑膜转移确实分散而且病灶不可测量, 很难确诊。对于该患者而言, 脑转移病灶已切除, 神经系统症状已经缓解, PS为1分, 我认为可以等待, 确认脑膜转移的诊断后再采取治疗措施。
周清:该患者已行两次外科手术, 无论是在改善生存质量还是延长生存时间都起到了重要作用。那么接下来的放疗和全身治疗将是讨论的重点, 我们先听听放疗科专家的意见。
李伟雄(广东省人民医院放疗科主任医师):患者已完成了脑转移瘤的切除, 我认为目前是需要术后放疗的。全脑照射确实能有效降低复发率, 延长患者的生存时间, 但有可能会造成一定程度的神经认知障碍。近五年, 放射外科, 如立体定向放射治疗(stereotactic body radiation therapy, SBRT)的治疗效果与全脑照射相当, 而且能降低严重并发症的发生率。所以, 关于后续放疗, 我认为可以灵活选择, 并非一定要全脑照射。但是该患者不仅有脑转移还可能会有脑膜转移, 若存在脑膜转移时则需要采取全脑照射。
刘慧(中山大学肿瘤防治中心放疗科主任医师):淋巴上皮瘤样癌在病理上有点像腺癌又有点像鳞癌, 总体的生存时间更好一些。去年, 我们回顾了本中心的淋巴上皮瘤样癌病例, 发现寡转移的患者很多。该患者如果不算脑脊液细胞学检查结果, 其实是很符合淋巴上皮瘤样癌寡转移的特点。对于边界清晰的脑寡转移患者, 手术是必须的。至于脑膜转移, 虽然脑脊液细胞学检查结果阳性, 但手术病理以及影像学均未见, 我认为不能轻易下诊断。至于后续的全身治疗, 我比较同意乔贵宾主任的意见, 可以考虑先观察。对于全脑照射, 我的意见比较保守, 因为脑膜转移对全脑放疗不敏感, 预防的效果也不充分。尤其是与神经外科沟通后, 该患者的转移瘤假如边界清晰, 我认为暂不采取全脑放疗。
周清:大家现在对于治疗方案的争议越来越大, 两位放射科专家就是否需要术后放疗提出了完全不一样的意见。刘慧主任认为可以先暂缓脑部放疗, 而李伟雄主任则推荐了全脑照射。脑脊液检查发现的癌细胞究竟是局部脑转移脱落的还是软脑膜转移, 病理学结果和NGS检查结果出现了分歧, 对于诊断和治疗都造成了巨大的冲突。我们下面听听内科专家们的意见。
胡家柱(广州市番禺区中心医院肿瘤科主任医师):首先, 2019年张力教授发表的文章中指出[1], 肺淋巴上皮瘤样癌生物学特征与鼻咽癌类似, 总体的疗效和预后都是相对比较好的。其次, 患者在第一次手术后分期是Ⅱ b期, 是应该采取术后辅助化疗的, 但是患者没有治疗。再次, 患者脑脊液中发现的癌细胞和后续送检的标本都有发现EGFR的罕见突变, 因此我认为需要后续全身治疗。目前, 患者状况较好, 全脑放疗可推后。而根据欧洲肿瘤内科学会(European Society for Medical Oncology, ESMO)指南, 脑内肿瘤负荷高的患者可以采用鞘内注射, 可推荐的药物和剂量都只有个案报道, 证据级别不高。至于靶向治疗, 也只有个案报道, 没有充分证据, 也应该放后线治疗方案中。对于系统治疗, 我推荐全身化疗加免疫治疗。
王芬(北京大学深圳医院肿瘤内科副主任医师):患者脑脊液检查发现了癌细胞, 我认为还是有脑膜转移的发生, 因此现阶段需要系统性的全身治疗。靶向治疗对于该罕见突变的证据不多, 仅有几例个案报道, 暂不予考虑。至于免疫治疗, 患者的原发灶及脑脊液中的癌细胞都有较高的PD-L1表达率, 存在免疫治疗获益的可能性, 因此我也是推荐免疫联合化疗的方案。脑部放疗上, 我同意刘慧教授的意见, 可以先等等。
周清:两位内科专家的意见比较一致, 都是推荐化疗加免疫治疗。因为无论是否患者有脑膜转移, 都是有脑转移的, 都算Ⅳ 期, 需要后续的全身治疗。那么, 究竟该患者是需要全身治疗还是可以大胆地等待检查结果暂时不做治疗呢?我们听听吴一龙教授的意见。
吴一龙(广东省人民医院肿瘤学教授):我觉得这个病例是非常特殊的, 但是我们同样也能把它归纳成几个问题。第一个问题, 大家对这个患者术后没有做辅助治疗耿耿于怀。但是我们回顾ADAURA研究[2]中安慰剂组N1肺癌患者中位无病生存期(disease free survival, DFS)是28个月左右, 这个患者已经生存了33个月。自ADAURA研究结果出来之后, 我们对全球肺癌术后辅助化疗进行一个现状调查, 发现肺癌接受术后辅助化疗的依从性并非如想象中高, 有30%的患者是不愿意化疗的。我们说术后辅助化疗是标准治疗, 但实际临床实践上很多患者是不愿意去做辅助化疗的。对于这个患者而言, 不能说他疾病进展就归因于他没有做辅助化疗。这个观点我不太认同, 因为这个患者的术后DFS比ADAURA研究中安慰剂组患者的中位DFS要长。
第二个问题, 就是如何处理脑转移的病灶。我们有两个局部治疗手段, 一个是手术, 一个是放疗, 我们究竟是选择手术还是选择放疗呢?这个应该是比较容易达成共识的。这个患者孤立脑转移病灶, 神经系统症状非常严重, 脑水肿严重, 中线偏移, 手术应该是优先选择的; 但是如果没有水肿, 没有严重的神经系统症状, 那么放疗也是一个很好的治疗方式。
第三个问题, 究竟什么是脑膜转移?硬脑膜转移属于脑膜转移吗?目前患者硬脑膜组织病理提示没有发现癌细胞, 但送基因检测的硬脑膜检测出EGFR H835L(+)等肿瘤基因突变。但硬脑膜是一层致密结缔组织, 没有血供, 肿瘤细胞是很难长进去的。虽然目前诊断脑膜转移的金标准就是脑脊液细胞学检测, 但金标准是不是代表100%?有没有可能是1%是特殊的病例呢?究竟是肿瘤直接侵犯脑膜, 还是存在软脑膜转移呢?所以我认为目前我们还无法100%肯定脑膜转移。
旁述:2020年10月《N Engl J Med》发表了ADAURA研究的结果, 该研究旨在探索奥希替尼作为辅助治疗用于EGFR阳性、完全切除的Ⅰ B~Ⅲ A期NSCLC的疗效和安全性。共入组682例患者, 随机前允许患者术后根据情况决定是否接受辅助化疗, 随机分为奥希替尼组(339例)与安慰剂组(343例), 持续治疗直到疾病复发、停药或治疗满3年。主要研究终点为研究者评估的Ⅱ ~Ⅲ A 期患者的DFS。次要研究终点为Ⅰ B~Ⅲ A期患者的DFS, 2年、3年、4年和5年的DFS、总生存(overall survival, OS)、安全性和生活质量。结果显示, Ⅱ ~Ⅲ A期患者的疾病复发或死亡风险显著降低83%(风险比(hazard ratio, HR)0.17, 99.06%可信区间(confidence interval, CI)0.11~0.26, P< 0.000 1)。而关键的次要研究终点, Ⅰ B~Ⅲ A期患者的疾病复发或死亡风险显著降低80%(HR 0.20, 99.12%CI 0.14~0.30, P< 0.000 1)。
颜黎栩:我补充一下, 这个患者脑脊液液基薄层细胞学检查(thinprep cytologic test, TCT)检查发现的肿瘤细胞并不一定来自于软脑膜。因为它抽取的是脑脊液, 除了蛛网膜下腔脑脊液循环外, 还有颅内的静脉。颅内静脉是一个特殊的结构, 静脉周围有一个静脉周隙, 里面流动的也是脑脊液; 虽然大部分TCT检查发现的肿瘤细胞都是来源于软脑膜, 当然也有极个别情况的例外。所以今天这个病例, 我认为有很多是值得我们思考的。
吴一龙:所以接下来最关键的就是确认患者是否有软脑膜转移, 还是说只是硬脑膜转移, 是肿瘤细胞通过脱落下来导致脑脊液中发现癌细胞。因此我非常赞同影像科专家的建议, 在病情稳定后做一个头颅MRI。另外, 我建议多次进行头颅MR检查以及脑脊液细胞学、NGS检测, 再看看有没有癌细胞, 是否可以确认脑膜转移的情况。
第四个问题就是, 假如出现脑膜转移, 我们该不该立即治疗?这是一个很困难的问题。从理论上来讲, 我们是应该干预的, 但怎样的干预治疗才是最有效的呢?刚才提到的免疫治疗和化疗, 这些证据是来自于肺癌脑膜转移的患者群体吗?免疫治疗对脑膜转移真的有效吗?到目前为止, 免疫及化疗对于脑膜转移的证据级别不高。循证医学级别有5个级别, 最高级的是meta分析、大型的随机对照研究, 最低的1级也叫做个案报道。我们并非只有最高级别的才叫循证医学证据, 个案报道也是证据, 只不过它证据级别不是非常强而已。而针对我们这个病例, 靶向治疗对于EGFR H835L突变已有相关的病例报道[3, 4], 从证据选择的角度, 似乎也支持可考虑使用靶向药物, 但是毕竟个案报道的证据级别不高。
因此, 总结而言, 既然我们目前针对脑膜转移并没有十分有效治疗方法, 那在这种情况下我们是可以采取观察的策略。但是在观察的期间我们必须紧密的监测, 如脑脊液检查及头颅MR检查, 来确定脑膜转移的问题。从目前证据来看, 患者有接近3年的无瘤间期, 若一直未找到脑膜转移的证据, 且无神经系统症状加重, 可以把其视为寡转移, 继续密切观察处理; 若出现上述阳性证据, 再考虑颅脑放疗及靶向治疗。
旁述:2011年《J Clin Oncol》杂志报道了一例89岁的男性吸烟患者, 胸部CT检查发现左下叶肿物, 大小约4.5× 2.5 cm; 左右肺下叶多个肺结节, 较大的结节大小1.5× 1.3 cm。肺穿刺活检确诊为腺癌, 基因检测显示存在EGFR L833V/H835L突变。患者一线治疗为单药吉西他滨, 最佳疗效为疾病稳定(stable disease, SD), 6个月后出现疾病进展; 二线接受了吉非替尼治疗, 8周后右下叶肺结节几乎消失, 34周后出现疾病进展。
2020年《Onco Targets Ther》报道了一例65岁不吸烟的男性, 胸部CT及病理活检确诊为Ⅳ 期肺腺癌。血浆和胸腔积液NGS检测出EGFRL833V/H835L突变, 肿瘤突变负荷为2.4突变/Mb, PD-L1表达为阴性。患者2019年9月开始阿法替尼一线治疗, 1个月后疗效评价为部分缓解。阿法替尼治疗7个月后, 右肺中叶结节几乎消失。该患者在最后一次随访时(2020-07-20)仍受益于阿法替尼治疗。阿法替尼的无进展生存时间超过10个月。
暂予以观察处理, 补充术后头颅MRI、脑脊液细胞学及NGS检查, 待结果回报后决定下一步治疗方案。
后记:患者2021-08-11及2021-09-09行头颅MR增强检查, 均提示脑膜未见异常强化。2021-09-06再次行腰椎穿刺, 脑脊液病理示未见恶性肿瘤细胞, NGS检查结果:未见明显基因突变。建议患者2~3个月定期行脑脊液细胞学检查。
| [1] |
|
| [2] |
|
| [3] |
|
| [4] |
|